O. Reg. 87/22: X-RAY SAFETY CODE, Filed February 25, 2022 under Healing Arts Radiation Protection Act, R.S.O. 1990, c. H.2
ontario regulation 87/22
made under the
Healing Arts Radiation Protection Act
Made: February 10, 2022
Filed: February 25, 2022
Published on e-Laws: February 25, 2022
Printed in The Ontario Gazette: March 12, 2022
Amending Reg. 543 of R.R.O. 1990
(X-RAY SAFETY CODE)
1. (1) The definition of “coefficient of variation” in section 1 of Regulation 543 of the Revised Regulations of Ontario, 1990 is revoked and the following substituted:
“coefficient of variation” means the ratio of the estimated standard deviation to the mean value of a series of measurements calculated using the following equation:
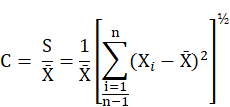
where,
Xi = ith measurement
X̄ = mean value of the measurements
S = estimated standard deviation
n = number of measurements
C = the coefficient of variation;
(2) The definition of “lead equivalent” in section 1 of the Regulation is amended by striking out “of material” and substituting “of a material”.
2. (1) Subsection 3 (2) of the Regulation is revoked and the following substituted:
(2) The barriers referred to in subsection (1) shall comply with the shielding standards contained in one of the following:
1. Appendix II (Shielding guides for diagnostic x-ray installations) of Safety Code-20A—X-Ray Equipment in Medical Diagnosis Part A: Recommended Safety Procedures for Installation and Use, revised in 1999 and published by Health Canada.
2. NCRP Report No. 147—Structural Shielding Design for Medical X-Ray Imaging Facilities, revised on March 18, 2005 and published by the U.S. National Council on Radiation Protection and Measurements.
(2) Subsection 3 (5) of the Regulation is revoked and the following substituted:
(5) Windows, doors or other openings in a barrier shall be so constructed that they comply with one of the shielding standards referred to in subsection (2) that apply to barriers.
3. Subsection 5.1 (1) of the Regulation is amended by striking out “machine” and substituting “machines” and by striking out “clause” and substituting “clauses”.
4. Subsection 5.2 (2) of the Regulation is amended by striking out “or” at the end of clause (a), by adding “or” at the end of clause (b) and by adding the following clause:
(c) a member of the College of Nurses of Ontario who holds an extended certificate of registration under the Nursing Act, 1991.
5. (1) Subsections 8 (4) and (5) of the Regulation are amended by striking out “in a facility where he or she is the radiation protection officer” wherever it appears and substituting in each case “in the facility for which he or she is a radiation protection officer”.
(2) Subsection 8 (13) of the Regulation is amended by striking out “in a facility where he or she is a radiation protection officer” in the portion before clause (a) and substituting “in the facility for which he or she is a radiation protection officer”.
6. Clause 9 (2) (e) of the Regulation is amended by striking out “the operator” and substituting “the x-ray operator”.
7. (1) Clause 17 (1) (f) of the Regulation is amended by adding “and” at the end of subclause (ii).
(2) Subsection 17 (4) of the Regulation is amended by striking out “limits” in the portion before clause (a) and substituting “limit”.
8. (1) Sub-subclause 18 (1) (b) (i) (C) of the Regulation is amended by adding “at” before “the maximum”.
(2) Clause 18 (4) (a) of the Regulation is amended by adding “estimated” before “coefficient”.
9. The Regulation is amended by adding the following French version:
code de sécurité radiologique
SOMMAIRE
|
|
|
|
|
|
|
Établissements dentaires |
|
|
Établissements de podologie |
|
|
Établissements médicaux et établissements de chiropratique |
|
|
|
|
|
|
|
|
|
|
|
|
|
1. Les définitions qui suivent s’appliquent au présent règlement.
«accessoire de protection» Dispositif qui est utilisé pour protéger les personnes se trouvant dans une installation de radiographie contre l’irradiation inutile. («protective accessory»)
«appareil à rayons X mobile» Appareil à rayons X susceptible d’être déplacé d’un endroit à un autre. («mobile x-ray machine»)
«appareil à rayons X pour usage diagnostique» Appareil à rayons X qui est utilisé pour l’examen du corps humain. La présente définition ne vise toutefois pas les simulateurs de radiothérapie ni les tomodensitomètres. («diagnostic x-ray machine»)
«appareil à rayons X stationnaire» Appareil à rayons X qui est installé en permanence à un endroit. La présente définition vise en outre les appareils installés en permanence dans un camion, un autobus, un train ou une autre installation mobile. («stationary x-ray machine»)
«appareil de radiographie à rayons X pour usage général» Appareil de radiographie à rayons X qui n’est pas limité, en raison de sa conception ou de ses capacités d’adaptation, aux examens radiographiques de régions anatomiques particulières. («general-purpose radiographic x-ray machine»)
«appareil de radiographie céphalométrique» Appareil de radiographie dentaire qui est utilisé pour l’examen du squelette maxillofacial. («cephalometric x-ray machine»)
«appareil de radiographie dentaire» Appareil à rayons X utilisé à l’extérieur de la bouche aux fins d’examen des dents, des mâchoires et des structures connexes. («dental x-ray machine»)
«appareil de radiographie panoramique» Appareil de tomographie utilisé aux fins de production de radiographies des dents, des mâchoires et des structures connexes sur un seul film ou une seule radiographie. («panoramic x-ray machine»)
«appareil de radiographie photofluorographique» Appareil à rayons X reproduisant photographiquement en dimensions réduites l’image projetée sur un écran fluorescent. («photofluorographic x-ray machine»)
«appareil de radiographie podologique» Appareil à rayons X qui est utilisé pour l’examen du pied. («chiropodic x-ray machine»)
«appareil fluoroscopique à rayons X» S’entend de l’appareil à rayons X, du récepteur d’image et du matériel associé à l’appareil à rayons X et au récepteur d’image qui sont utilisés en radioscopie. («fluoroscopic x-ray machine»)
«atténuation» La diminution de l’intensité de rayonnement causée par l’absorption et la diffusion de rayons X dans un milieu. («attenuation»)
«cabine de commande» Zone définie dans laquelle un opérateur d’appareil à rayons X fait fonctionner un appareil à rayons X. («control booth»)
«chambre noire» Espace encloisonné conçu aux fins du traitement de matériaux photosensibles. («darkroom»)
«champ de rayons X» La zone d’intersection d’un faisceau utile et de tout plan parallèle au plan du récepteur d’image. («x-ray field»)
«champ lumineux» La zone lumineuse dans le plan du récepteur dont le contour est directement délimité par un dispositif de limitation du faisceau. («light field»)
«charge de travail» Le degré d’utilisation d’un appareil à rayons X, exprimé en milliampères-minute. («work-load»)
«coefficient de variation» Le rapport entre l’écart type estimatif et la valeur moyenne d’une série de mesures, calculé selon l’équation suivante :
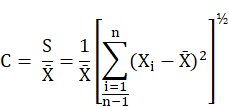
où :
Xi = ie mesure
X̄ = valeur moyenne des mesures
S = écart type estimatif
n = nombre de mesures
C = le coefficient de variation. («coefficient of variation»)
«commande automatique d’exposition» Dispositif qui émet une quantité de rayonnement préétablie au récepteur d’image en contrôlant automatiquement un ou plusieurs facteurs techniques. («automatic exposure control»)
«commande manuelle d’exposition» Dispositif utilisé par l’opérateur d’un appareil à rayons X pour établir les facteurs techniques, de manière à diffuser une quantité de rayonnement préétablie au récepteur d’image. («manual exposure control»)
«couche de demi-atténuation» L’épaisseur du matériau particulier qui atténue le faisceau de rayons X en présence de conditions qui ont pour effet de réduire au minimum le rayonnement dispersé de façon que le taux d’exposition soit réduit de la moitié de sa valeur originale. («half-value layer»)
«densité optique» Le degré d’opacité à la lumière visible, exprimé en unités de densité, d’un film développé. («optical density»)
«dispositif de limitation du faisceau» Dispositif qui restreint les dimensions du faisceau utile. («beam limiting device»)
«dose glandulaire moyenne au sein» La dose moyenne absorbée en milligrays par la partie centrale du sein, lorsqu’on évalue la présence de tissus adipeux à 0,5 centimètre au-dessus et en dessous de la région de la partie centrale du sein. («mean glandular breast dose»)
«écran de protection primaire» Écran assurant une atténuation suffisante du faisceau utile. («primary protective barrier»)
«écran de protection secondaire» Écran assurant une atténuation suffisante du rayonnement parasite. («secondary protective barrier»)
«équivalent de dose» Quantité qui exprime selon une échelle courante l’énergie absorbée par une petite masse d’un corps irradié par un faisceau de rayonnement, pondérée par un facteur décrivant l’efficacité biologique du rayonnement en question. («dose equivalent»)
«équivalent de dose pour le corps entier» La moyenne pondérée des équivalents de dose reçus par tous les tissus du corps d’une personne irradiée. («whole-body-dose-equivalent»)
«équivalence en aluminium» Relativement à un matériau, s’entend de l’épaisseur de l’aluminium (alliage de type 1100 de l’Association de l’aluminium) qui permet la même atténuation que ce matériau lorsque l’aluminium et le matériau sont irradiés dans les mêmes conditions. («aluminum equivalent»)
«équivalence en plomb» Relativement à un matériau, s’entend de l’épaisseur du plomb qui permet la même atténuation que ce matériau lorsque le plomb et le matériau sont irradiés dans les mêmes conditions. («lead equivalent»)
«exposition aux rayons X» Quantité de rayons X émise à un point particulier de l’espace ou dans un milieu, qui est exprimée en termes de quantité de charge électrique produite par le rayonnement dans une petite masse d’air se trouvant à ce point. («x-ray exposure»)
«exposition primaire du patient» L’exposition aux rayons X, à l’exclusion de l’exposition provenant du rayonnement rétrodiffusé, au centre d’un faisceau de rayons X, à l’endroit où la surface du patient se trouve le plus près de la source de rayons X. («patient entrance exposure»)
«facteurs techniques» Les conditions de fonctionnement suivantes d’un appareil à rayons X pour usage diagnostique, que l’opérateur peut sélectionner :
1. La tension de crête du tube.
2. Le courant du tube.
3. Le temps d’exposition.
4. La filtration additionnelle.
5. Toute combinaison des variables énumérées aux dispositions 1 à 4.
6. La distance entre la source de rayonnement et le récepteur d’image. («technique factors»)
«faisceau utile» Le faisceau de rayons X délimité passant à travers l’orifice de la gaine du tube et l’ouverture du dispositif de limitation du faisceau. («useful beam»)
«fantôme» Objet qui simule un patient lorsqu’il est exposé à un faisceau de rayons X aux fins de mise à l’essai d’un appareil à rayons X ou d’un récepteur d’image. («phantom»)
«filtre» Objet placé dans le faisceau utile pour atténuer de préférence la faible énergie ou une gamme d’énergie spécifique de rayons X. («filter»)
«mammographe» Appareil à rayons X servant à l’examen du sein. («mammographic x-ray machine»)
«occupation» La nature et l’étendue de l’utilisation de l’espace adjacent à un appareil à rayons X. («occupancy»)
«radioscopie» Mode d’exposition aux rayons X dans le cadre duquel le récepteur d’image et le matériel qui y est associé produisent et affichent une image visible qui est vue par l’opérateur pendant l’exposition ou par la suite. («fluoroscopy»)
«rayonnement de fuite» Tout rayonnement, autre que le faisceau utile, provenant de la gaine d’un tube à rayons X sous tension ou tout rayonnement produit lorsque la commande d’irradiation ou la minuterie d’un appareil à rayons X n’est pas enclenchée. («leakage radiation»)
«récepteur d’image» Dispositif qui convertit les rayons X incidents en une image visible ou en une forme pouvant ensuite être convertie en une image visible. («image receptor»)
«rétrodiffusion» Rayonnements atteignant un point à partir de la matière située à une distance plus grande de la source de rayons X que le point. («backscatter»)
«salle de radiologie» Aire délimitée dans laquelle se trouvent un ou plusieurs appareils à rayons X et l’équipement installés en permanence. («x-ray room»)
«scanographe dentaire» Tomomètre qui est utilisé dans la dentisterie et qui est conçu pour produire uniquement des images du complexe bucco-facial. («dental CT scanner»)
«système radiogène» L’ensemble d’un tube à rayons X avec sa gaine. («tube housing assembly»)
«tableau de commande» La partie d’un appareil à rayons X où se trouvent les interrupteurs, les poignées, les clés, les boutons-poussoirs ou d’autres commandes auxquels l’opérateur d’un appareil à rayons X a accès et qui servent au réglage manuel ou automatique des facteurs techniques. («control panel»)
«tension de crête moyenne» La valeur maximale de la tension générée par une seule impulsion appliquée à l’anode d’un tube à rayons X, d’après une moyenne établie sur au moins 12 impulsions successives. («average peak kilovoltage»)
«tomomètre» Appareil à rayons X qui est un système ou sous-système de tomographie informatisé et qui est en mesure de générer une représentation volumétrique du corps humain au moyen d’une multitude de rayons X selon diverses orientations, peu importe le nom courant attribué à ces dispositifs ou leur marque de fabrique ou quelque autre appellation qui leur est donnée. La présente définition vise notamment les scanographes ou les tomodensitomètres. («CT scanner»)
«travailleur sous rayonnement» Personne qualifiée en vertu de la Loi ou des règlements pour faire fonctionner un appareil à rayons X. («x-ray worker»)
«tube à rayons X» Enveloppe sous vide qui est conçue pour produire des rayons X par bombardement d’une cible métallique par électrons accélérés. («x-ray tube»)
«unité de densité» Quantité relative de lumière transmise par un film développé, exprimée suivant une échelle logarithmique courante. («density unit»)
2. (1) Pour l’application de l’alinéa 3 (2) a) de la Loi, les renseignements qui suivent sont prescrits :
1. Le nom du propriétaire de l’appareil à rayons X.
2. Le numéro ou le nom attribué à la salle de radiologie pour laquelle l’approbation de l’installation est demandée.
3. Le nom du fabricant et le numéro de modèle de l’appareil à rayons X, la charge de travail maximale prévue, la tension maximale du tube et le courant maximal du tube.
4. L’épaisseur et la nature des matériaux qui forment les parois de la salle de radiologie.
5. L’occupation des espaces adjacents, notamment ceux qui se trouvent au-dessus et en dessous de la salle de radiologie.
6. La fraction de la journée de travail durant laquelle chaque espace adjacent est occupé.
7. La fraction du temps d’exposition pendant laquelle le faisceau utile est projeté sur chaque espace adjacent.
(2) Pour l’application de l’alinéa 3 (2) a) de la Loi, le plan qui suit, devant être présenté en deux exemplaires, est prescrit :
Un plan d’étage tracé à une échelle d’au moins 1:50 qui indique :
1. Le point cardinal nord.
2. Le nom du propriétaire et l’adresse de l’installation.
3. Les limites de déplacement du tube à rayons X dans la pièce.
4. L’emplacement de la cabine de commande ou de la commande d’irradiation.
5. La position de chaque support horizontal ou vertical pour cassette radiographique.
6. L’endroit où se trouve la chambre noire et le lieu de stockage des films vierges.
(3) En plus des exigences prescrites au paragraphe (2), lorsque la demande d’approbation se rapporte à l’installation d’un appareil à rayons X dans un cabinet dentaire, le plan d’étage indique ce qui suit :
a) la position et les limites de rotation de la chaise;
b) la position de la tête de la personne irradiée.
3. (1) Chaque installation d’appareil à rayons X est protégée par un écran de protection primaire et un écran de protection secondaire, de manière que :
a) aucun travailleur sous rayonnement ne reçoive un équivalent de dose pour le corps entier de plus d’un millisievert (100 millirems) par semaine;
b) aucune personne, autre que le patient qui suit un traitement aux rayons X thérapeutique ou diagnostique et qu’un travailleur sous rayonnement, ne reçoive un équivalent de dose pour le corps entier de plus de 0,1 millisievert (10 millirems) par semaine.
(2) Les écrans visés au paragraphe (1) doivent être conformes aux normes de blindage figurant dans l’un des documents suivants :
1. L’Annexe II (Guides de blindage pour installations de radiographie diagnostique) du Code de sécurité 20A — Les appareils radiographiques en diagnostic médical partie A : techniques de sécurité recommandées pour l’installation et l’utilisation, révisé en 1999 et publié par Santé Canada.
2. Le rapport intitulé NCRP Report No. 147 — Structural Shielding Design for Medical X-Ray Imaging Facilities, révisé le 18 mars 2005 et publié par le National Council on Radiation Protection and Measurements des États-Unis.
(3) Si un blindage de plomb sert d’écran, il est monté de façon à ne pas gauchir ou s’endommager.
(4) Les joints entre différents types de matériaux d’écrans sont fabriqués de façon à ne pas nuire à l’atténuation globale de l’écran.
(5) Les fenêtres, portes ou autres ouvertures d’un écran doivent être conçues de façon à être conformes à l’une des normes de blindage visées au paragraphe (2) qui s’appliquent aux écrans.
(6) Les portes qui donnent directement accès à une salle de radiologie sont munies d’un dispositif de fermeture automatique et, lorsque le public a accès aux portes, de panneaux avertisseurs bien en vue qui signalent la présence d’équipement radiologique.
(7) Les films vierges sont protégés des rayons X générés par les appareils à rayons X de l’établissement de façon que, pendant leur stockage, l’augmentation de la densité optique causée par toute radioexposition involontaire soit inférieure à 0,02 unité de densité.
4. (1) Les sujets suivants des programmes d’études portant sur le fonctionnement des appareils à rayons X et de l’équipement radiologique sont prescrits :
1. Les propriétés du rayonnement.
2. Les interactions des rayonnements.
3. Les effets biologiques des rayonnements.
4. Le rayonnement ambiant.
5. La mesure du rayonnement.
6. L’émission de rayons X et les caractéristiques des rayons X.
7. Le lien entre les facteurs techniques qui ont une incidence sur la qualité de l’image et sur la dose.
8. La législation en matière de radioprotection.
9. Le contrôle des risques associés aux rayonnements.
10. Le contrôle de la qualité.
(2) . . . . .
(3) L’achèvement de l’un des cours ou programmes suivants est prescrit pour l’application des articles 5 et 7 de la Loi relativement à toute personne qui fait fonctionner un appareil à rayons X dans un établissement de radiologie diagnostique dentaire :
1. Un cours portant sur la sécurité de la radiologie dentaire, approuvé par le directeur de la sécurité radiologique.
2. Un programme ou un cours d’assistance dentaire, approuvé par le directeur de la sécurité radiologique, offert dans un collège d’arts appliqués et de technologie.
3. À compter du 1er janvier 1981, un programme d’assistance dentaire approuvé par la Commission et offert par l’un des établissements suivants :
i. Career Canada Limited,
ii. Career Canada (Hamilton) Limited,
iii. Lorne Park Secondary School,
iv. Etobicoke Collegiate Institute,
v. Sir Allan MacNab Secondary School,
vi. Toronto School of Business Inc., 5631, rue Yonge, Willowdale, Ontario,
vii. Barnett-Christie Corporation, exerçant ses activités sous la dénomination de College of Business Training, 2820, avenue Danforth, Toronto, Ontario.
4. Un programme ou un cours d’assistance dentaire offert par les Forces armées canadiennes.
5. (1) La personne qui est membre d’une catégorie de personnes figurant à la colonne 1 du tableau 1 est soustraite à l’application du paragraphe 5 (1) de la Loi, pourvu qu’elle fasse fonctionner un appareil à rayons X uniquement sous la supervision d’une personne dont le titre figure à la rubrique correspondante à la colonne 2 du tableau 1.
(2) Le propriétaire d’un appareil à rayons X qui est installé dans un hôpital public approuvé en vertu de la Loi sur les hôpitaux publics ou dans une clinique de radiologie privée qui ne compte aucun radiologue dûment qualifié parmi ses employés est exempté de l’obligation prévue au paragraphe 9 (1) de la Loi, pourvu qu’il désigne un membre de l’Ordre des technologues en radiation médicale et en imagerie médicale de l’Ontario qui, de l’avis du directeur de la sécurité radiologique, a la compétence voulue pour agir à titre d’agent de radioprotection dans l’établissement dans lequel l’appareil à rayons X est installé.
5.1 (1) Pour l’application des alinéas 22 d) et e) et du sous-alinéa 22 f) (iii) de la Loi, les tomomètres et les scanographes dentaires constituent des catégories d’appareils à rayons X.
(2) Le membre d’une catégorie de personnes qui, en application du paragraphe 5 (2) de la Loi, est réputé satisfaire aux qualités requises pour faire fonctionner un appareil à rayons X afin d’irradier un corps humain peut uniquement utiliser un tomomètre ou un scanographe dentaire en vue de générer une représentation volumétrique d’une région du corps humain si, selon le cas, l’article 5.2 ou 5.3 du présent règlement s’applique.
5.2 (1) L’interdiction prévue au paragraphe 5 (1) de la Loi ne s’applique pas au membre de l’une des catégories de personnes suivantes en ce qui a trait à l’utilisation d’un tomomètre, autre qu’un scanographe dentaire, aux fins de radioexposition d’un être humain, pourvu que le paragraphe (2) soit respecté :
1. Un médecin dûment qualifié.
2. Un membre de l’Ordre des technologues en radiation médicale et en imagerie médicale de l’Ontario.
3. La personne qui appartient à une catégorie de personnes figurant au point 1 ou 6 de la colonne 1 du tableau 1, pourvu qu’elle fasse fonctionner le tomomètre uniquement sous la supervision d’une personne dont le titre figure en regard de ce point à la colonne 2 du tableau 1.
(2) L’exemption prévue au paragraphe (1) ne s’applique que lorsque la radioexposition est prescrite, selon le cas :
a) par un médecin dûment qualifié;
b) par un membre de l’Ordre royal des chirurgiens dentistes de l’Ontario qui est titulaire d’un certificat d’inscription spécialisé l’autorisant à exercer la spécialité qu’est la chirurgie buccale et maxillofaciale;
c) par un membre de l’Ordre des infirmières et infirmiers de l’Ontario qui est titulaire d’un certificat d’inscription supérieur délivré sous le régime de la Loi de 1991 sur les infirmières et infirmiers.
5.3 (1) L’interdiction prévue au paragraphe 5 (1) de la Loi ne s’applique pas au membre de l’une des catégories de personnes suivantes en ce qui a trait à l’utilisation d’un scanographe dentaire, aux fins de radioexposition d’un être humain, pourvu que le paragraphe (2) soit respecté :
1. Un membre de l’Ordre royal des chirurgiens dentistes de l’Ontario qui est titulaire d’un certificat d’inscription spécialisé l’autorisant à exercer la spécialité qu’est la radiologie buccale et maxillofaciale.
2. Un membre de l’Ordre royal des chirurgiens dentistes de l’Ontario qui respecte les normes d’exercice énoncées dans le document daté du 18 avril 2011, intitulé «Standard of Practice – Dental CT Scanners», publié par l’Ordre royal des chirurgiens dentistes de l’Ontario et approuvé par le conseil de l’Ordre.
3. Un membre de l’Ordre des technologues en radiation médicale et en imagerie médicale de l’Ontario qui travaille sous la supervision d’une personne visée à la disposition 1 ou 2.
4. Une personne qui est membre d’une catégorie de personnes mentionnée au point 2 de la colonne 1 du tableau 1, pourvu que la personne fasse fonctionner le tomomètre uniquement sous la supervision d’une personne dont le titre figure en regard de ce point à la colonne 2 du tableau 1 qui est en outre une personne décrite à la disposition 1 ou 2.
(2) L’exemption prévue au paragraphe (1) ne s’applique que dans les conditions suivantes :
a) le scanographe dentaire est installé et utilisé dans un établissement qui est désigné en vertu du paragraphe 23 (2) de la Loi et qui est un établissement dentaire exploité par un dentiste;
b) la radioexposition est prescrite par une personne visée à la disposition 1 ou 2 du paragraphe (1).
6. Les membres de l’Ordre des technologues en radiation médicale et en imagerie médicale de l’Ontario sont soustraits à l’application de l’article 6 de la Loi en ce qui a trait à l’utilisation d’un appareil à rayons X aux fins de radioexposition d’un corps humain si la radioexposition fait partie d’un programme de dépistage du cancer du sein administré par Santé Ontario.
7. Les catégories d’agents de radioprotection énumérées à la colonne 1 du tableau 2 sont prescrites. Les personnes ainsi visées ne peuvent agir en qualité d’agent de radioprotection que pour la catégorie d’établissement indiquée en regard à la colonne 2 du tableau 2.
8. (1) Chaque agent de radioprotection s’assure que toute personne qui fait fonctionner un appareil à rayons X dans l’établissement pour lequel il est agent de radioprotection est qualifiée en conformité avec le présent règlement pour faire fonctionner un appareil à rayons X.
(2) Chaque agent de radioprotection établit et tient à jour des marches à suivre et des essais pour les appareils à rayons X et l’équipement radiologique dans l’établissement pour lequel il est agent de radioprotection, afin de garantir la conformité au présent règlement.
(3) Chaque agent de radioprotection veille à ce que des accessoires de protection d’une équivalence en plomb minimale de 0,5 mm à une tension de crête de 150 kilovolts soient mis à la disposition des personnes susceptibles d’être exposées aux rayons X dans l’établissement.
(4) Chaque agent de radioprotection fournit au directeur de la sécurité radiologique, dans les 60 jours qui suivent l’installation d’un nouvel appareil à rayons X dans l’établissement pour lequel il est agent de radioprotection, les résultats écrits des essais exécutés pour vérifier si l’appareil à rayons X est conforme ou non à la Loi sur les dispositifs émettant des radiations (Canada) et à ses règlements d’application.
(5) Chaque agent de radioprotection fournit au directeur de la sécurité radiologique, dans les 60 jours qui suivent l’installation d’un appareil à rayons X d’occasion dans l’établissement pour lequel il est agent de radioprotection, les résultats écrits des essais exécutés pour vérifier si l’appareil à rayons X est conforme ou non à la Loi et au présent règlement.
(6) Chaque agent de radioprotection veille à la tenue d’un dossier pour chaque essai devant être exécuté aux termes du présent article, dans lequel est indiqué ce qui suit :
a) le type d’essai et le résultat de l’essai;
b) la fréquence des essais, le cas échéant;
c) la mesure prise pour corriger chaque défectuosité constatée lors de l’essai.
(7) Chaque agent de radioprotection veille à la conservation des dossiers visés au paragraphe (6) pendant au moins six ans après leur création dans l’établissement dans lequel est utilisé l’appareil à rayons X auquel se rapportent les dossiers.
(8) Chaque agent de radioprotection en pratique dentaire veille à ce que, dans l’établissement auquel il est affecté, les marches à suivre et essais indiqués à la colonne 1 du tableau 3 soient exécutés aux fréquences indiquées en regard à la colonne 2 du tableau 3.
(9) Chaque agent de radioprotection en podologie veille à ce que, dans l’établissement auquel il est affecté, les marches à suivre et essais indiqués à la colonne 1 du tableau 4 soient exécutés aux fréquences figurant en regard à la colonne 2 du tableau 4.
(10) Chaque agent de radioprotection médicale et chaque agent de radioprotection en chiropratique veille à ce que, dans l’établissement auquel il est affecté, les marches à suivre et essais indiqués à la colonne 1 du tableau 5 soient exécutés aux fréquences figurant en regard à la colonne 2 du tableau 5.
(11) Chaque agent de radioprotection médicale, chaque agent de radioprotection en chiropratique et chaque agent de radioprotection en podologie veille à ce que, dans l’établissement auquel il est affecté, l’exposition primaire à la radiation de la partie du corps d’un patient indiquée à la colonne 1 du tableau 6 à l’épaisseur indiquée en regard à la colonne 2 du tableau 6, qui se trouve à une distance de la source de rayons X indiquée en regard à la colonne 3 du tableau 6, ne dépasse pas l’exposition indiquée en regard à la colonne 4 du tableau 6.
(12) Chaque agent de radioprotection en pratique dentaire veille à ce que, dans l’établissement auquel il est affecté, l’exposition primaire à la radiation de la partie du corps d’un patient indiquée à la colonne 1 du tableau 7 selon la tension mesurée indiquée en regard à la colonne 2 du tableau 7 ne dépasse pas l’exposition indiquée en regard à la colonne 3 du tableau 7.
(13) Chaque agent de radioprotection avise sans délai le directeur de la sécurité radiologique de la survenance, dans l’établissement pour lequel il est agent de radioprotection :
a) de tout accident mettant en cause un appareil à rayons X;
b) de toute surexposition aux rayonnements touchant un ou des patients.
(14) En plus de donner l’avis qu’exige le paragraphe (13), l’agent de radioprotection veille à ce que le directeur de la sécurité radiologique reçoive un rapport écrit sur l’accident ou la surexposition au plus tard cinq jours après l’accident ou la surexposition.
(15) Chaque agent de radioprotection médicale veille à ce que, dans l’établissement auquel il est affecté, la dose glandulaire moyenne au sein calculée pour un sein normal, selon les facteurs techniques et les conditions appliqués cliniquement pour un tel sein, ne dépasse pas 3 milligrays par image.
(16) La définition qui suit s’applique au paragraphe (15).
«sein normal» Sein comprimé à 4,2 centimètres d’épaisseur qui est constitué de 50 % de tissu glandulaire et de 50 % de tissu adipeux.
9. (1) Chaque appareil à rayons X pour usage diagnostique comporte, sur la surface externe de son tableau de commande principal ou à l’emplacement de la commande d’irradiation, une mise en garde qui indique à la fois :
a) que l’utilisation non autorisée de l’appareil est interdite;
b) que des radiations dangereuses sont émises lorsque l’appareil est en marche.
(2) Chaque appareil à rayons X pour usage diagnostique est fabriqué de façon à remplir les conditions suivantes :
a) toutes les commandes et tous les compteurs, voyants ou autres indicateurs sur l’appareil doivent être facilement reconnaissables et clairement identifiables quant à leur fonction;
b) le tube à rayons X doit être solidement fixé et correctement aligné dans la gaine du tube;
c) la gaine du tube à rayons X doit maintenir sa position d’exposition requise sans déviation, basculement ou vibration importants qui auraient pour effet d’altérer la qualité de l’image;
d) l’appareil doit être muni de voyants de mise en garde ou d’autres indicateurs facilement reconnaissables qui indiquent :
(i) quand l’appareil est sous tension et prêt à produire des rayons X,
(ii) quand les rayons X sont en cours de production;
e) si l’appareil comporte des facteurs techniques qui sont soit fixes soit choisis manuellement par l’opérateur de l’appareil, il doit comporter des compteurs, commandes ou autres indicateurs électriques qui permettent à l’opérateur de l’appareil de déterminer ces facteurs techniques avant que le patient ne soit irradié;
f) si l’appareil à rayons X est utilisé en mode radiographique et que l’exposition est automatiquement contrôlée ou est choisie en fonction de la partie de l’anatomie qui est exposée ou qu’il y a charge décroissante, l’appareil doit comporter des compteurs, commandes ou autres indicateurs électriques qui permettent à l’opérateur de l’appareil de déterminer le kilovoltage avant que le patient ne soit irradié;
g) lorsque l’appareil à rayons X fonctionne à piles, un signal visuel doit indiquer si la pile est suffisamment chargée pour assurer le bon fonctionnement de l’appareil;
h) il ne doit pas être possible de mettre sous tension plus d’un tube à rayons X à la fois;
i) s’il y a deux tubes à rayons X, il doit y avoir une indication visible de celui des tubes à rayons X qui est choisi et prêt à être activé au tableau de commande.
(3) Chaque appareil à rayons X pour usage diagnostique est muni, à la fois :
a) d’une commande d’irradiation, d’une minuterie ou d’un autre mécanisme dont l’opérateur a le contrôle et qui permet d’amorcer et d’arrêter la radioexposition;
b) de filtres qui remplissent les critères suivants :
(i) ils se trouvent à l’orifice de sortie de la gaine du tube à rayons X ou du dispositif de limitation du faisceau, ou des deux,
(ii) ils interceptent l’ensemble du faisceau utile,
(iii) ils réduisent au moins de moitié l’exposition à la tension mesurée indiquée à la colonne 1 du tableau 8 et selon l’épaisseur de l’aluminium indiquée en regard à la colonne 2 du tableau 8.
10. (1) Chaque commande d’irradiation d’un appareil à rayons X :
a) d’une part, est située de sorte que son fonctionnement ne puisse se faire aisément en dehors d’une zone blindée;
b) d’autre part, lorsqu’elle fait partie d’un appareil mobile, est munie d’un câble d’au moins trois mètres de long.
(2) L’alinéa (1) a) ne s’applique pas aux commandes d’irradiation utilisées avec des appareils à rayons X mobiles ou des sélecteurs ou en radioscopie.
(3) Chaque commande d’irradiation d’un appareil à rayons X est conçue de façon à nécessiter de la part de l’opérateur de l’appareil qu’il exerce une pression constante pour produire des rayons X, sauf si l’appareil est muni d’un sériographe.
(4) La commande d’irradiation d’un appareil à rayons X qui est utilisée avec un sériographe doit être conçue de façon à permettre à l’opérateur de l’appareil de mettre fin à une radioexposition à tout moment.
(5) Chaque commande d’irradiation d’un appareil à rayons X qui consiste en une commande à pédale doit être conçue de façon qu’une exposition accidentelle ne se produise pas si la commande est inversée.
11. (1) Chaque appareil à rayons X pour usage diagnostique et chaque appareil fluoroscopique à rayons X, à l’exception des appareils à rayons X munis d’un dispositif de commande automatique d’exposition doit être conçu de façon que la minuterie de l’appareil mette fin à la radioexposition dès la fin, selon le cas :
a) d’une durée préréglée;
b) d’un produit préréglé du courant et du temps;
c) d’un nombre préfixé d’impulsions.
(2) Si l’appareil à rayons X est muni d’un dispositif de commande automatique d’exposition, ce dispositif met fin à l’exposition du patient quand une quantité préétablie de radiation est détectée.
(3) Chaque minuterie d’un appareil à rayons X pour usage diagnostique et d’un appareil fluoroscopique à rayons X est conçue de façon à remplir les critères suivants :
a) revenir automatiquement à sa position originale ou à zéro à la fin de la radioexposition;
b) empêcher toute radioexposition, lorsqu’elle est réglée à zéro ou qu’elle se trouve en position d’arrêt.
12. Chaque dispositif de limitation du faisceau d’un appareil à rayons X est conçu de manière à permettre la même atténuation du rayonnement de fuite que celle qui est exigée du système radiogène.
13. (1) Chaque appareil à rayons X pour usage diagnostique qui est muni d’une commande automatique d’exposition est également muni des éléments suivants :
a) un indicateur du moment où le mode d’activation de la commande automatique d’exposition a été choisi;
b) un dispositif d’arrêt de la radioexposition :
(i) dans le cas d’un tube à rayons X dont la tension est inférieure à 50 kilovolts, lorsque le produit du courant du tube à rayons X et du temps d’exposition est de 2 000 milliampères-seconde par exposition,
(ii) dans le cas d’un tube à rayons X dont la tension est égale ou supérieure à 50 kilovolts, lorsque, selon le cas :
(A) le produit du courant du tube à rayons X et du temps d’exposition est de 600 milliampères-seconde,
(B) le produit de la tension de crête du tube à rayons X, du courant et du temps d’exposition est de 60 kilowatts-seconde par exposition;
c) un indicateur qui avertit l’opérateur qu’une condition indiquée au sous-alinéa b) (i) ou (ii) a été atteinte.
(2) Chaque appareil à rayons X pour usage diagnostique est conçu de façon que :
a) dans les conditions normales d’utilisation de l’appareil, pour toute combinaison donnée de tension du tube à rayons X (en kilovolts et à la crête), de courant alimentant le tube (en milliampères), de temps d’exposition (en secondes) ou pour toute exposition choisie de rayonnement au plan du récepteur d’image (en milliroentgens) :
(i) d’une part, le coefficient de variation estimatif de toute série de dix mesures d’exposition consécutives aux rayonnements, prises à la même distance entre la source et le détecteur à l’intérieur d’une période d’une heure, ne soit pas supérieur à 0,08,
(ii) d’autre part, chacune des dix expositions aux rayonnements visées au sous-alinéa (i) se situe à 20 % près de la valeur moyenne des dix mesures;
b) pour tout réglage sélectionné de la tension de crête du tube à rayons X dans les conditions normales d’utilisation de l’appareil, la tension de crête moyenne corresponde à la valeur choisie à + 8 % près;
c) la minuterie de l’appareil à rayons X puisse être réglée pour contrôler des expositions aussi brèves que 1/30e de seconde ou 5 milliampères-seconde, selon l’intervalle le plus long des deux;
d) à chaque réglage dans les conditions normales d’utilisation, la minuterie de l’appareil à rayons X soit d’une précision de + 10 % près;
e) à chaque réglage dans les conditions normales d’utilisation, la minuterie de l’appareil à rayons X satisfasse aux normes en matière de reproductibilité énoncées à l’alinéa a).
(3) Le paragraphe (2) ne s’applique pas aux appareils de radiographie dentaire, aux appareils de radiographie podologique ni aux mammographes.
(4) Lorsqu’un appareil à rayons X pour usage diagnostique est conçu de façon que le courant alimentant le tube (en milliampères) ait une gamme de valeurs préréglées, et que le courant et le temps d’exposition (en secondes) puissent être choisis individuellement, les rapports moyens d’exposition (en milliroentgens) au produit temps d’exposition-courant du tube radiogène obtenus à deux réglages consécutifs quelconques du courant du tube, pour toute valeur fixe de tension du tube à rayons X (en kilovolts) dans les conditions normales d’utilisation de l’appareil, ne puissent pas différer par plus de 0,10 fois leur somme, c’est-à-dire que :
![]()
où x1 et x2 représentent les valeurs moyennes en mR/mAs (milliroentgens divisés par les milliampères-seconde) obtenues aux deux réglages choisis de mA (milliampères).
(5) Lorsqu’un appareil à rayons X pour usage diagnostique est conçu de façon que la sélection de l’exposition puisse être faite uniquement en tant que produit temps d’exposition-courant du tube à rayons X (en milliampères-seconde) ou, lorsque la valeur en milliampères est continuellement variable, que les rapports moyens d’exposition (en milliroentgens) au produit temps d’exposition-courant du tube radiogène, obtenus à deux sélections de milliampères-seconde qui diffèrent par au moins un facteur de deux, pour toute valeur fixe de tension du tube à rayons X (en kilovolts) dans les conditions normales d’utilisation de l’appareil, ne puissent pas différer par plus de 0,10 fois leur somme, c’est-à-dire que :
![]()
où x1 et x2 représentent les valeurs moyennes en mR/mAs (milliroentgens divisés par les milliampères-seconde) obtenues aux deux réglages choisis de mA (milliampères).
14. (1) Le rayonnement de fuite, mesuré à une distance d’un mètre dans toute direction depuis la source de rayons X, ne doit pas dépasser 100 milliroentgens par période d’une heure, dans quelque condition que ce soit.
(2) La mesure du rayonnement de fuite mentionnée au paragraphe (1) est fixée en moyenne pour toute surface de 100 centimètres carrés n’ayant aucune dimension linéaire supérieure à 20 centimètres.
15. (1) Chaque appareil radiographique à rayons X pour usage général et chaque appareil à rayons X mobile est muni d’un dispositif de limitation du faisceau de rayons X qui remplit les critères suivants :
a) il permet un réglage continu de la taille du champ de rayons X;
b) il prévoit un champ d’une dimension minimale qui ne dépasse pas cinq centimètres sur cinq centimètres à une distance de 100 centimètres entre la cible et le récepteur d’image;
c) il fait en sorte que, à chaque position, le champ de rayons X s’aligne sur celui du récepteur d’image, de manière que le champ de rayons X soit toujours confiné dans les limites du récepteur d’image.
(2) Le dispositif de limitation du faisceau de rayons X visé au paragraphe (1) remplit les critères suivants :
a) il est muni d’un diaphragme à faisceau lumineux ajustable ou d’un autre mécanisme qui, lorsque l’axe du faisceau des rayons X est perpendiculaire au plan de l’image, délimite visuellement le contour du champ de rayons X;
b) il permet à l’opérateur d’ajuster les dimensions du champ de rayons X aux dimensions du récepteur d’image pour qu’elles soient inférieures à celles-ci.
(3) Tout diaphragme à faisceau lumineux ajustable ou autre mécanisme qui délimite visuellement le contour du champ de rayons X est conçu de façon que :
a) d’une part, le mauvais alignement du champ de rayons X défini visuellement par rapport à la longueur ou à la largeur du champ de rayons X ne soit pas supérieur à 2 % de la distance entre la cible et le récepteur d’image;
b) d’autre part, les dimensions du champ de rayons X dans le plan du récepteur d’image soient indiquées à des distances choisies et atteignent une précision d’au moins 3 % de la distance entre la cible et le récepteur d’image.
16. Chaque appareil radiographique à rayons X pour usage général qui est utilisé avec un seul format de récepteur d’image à une distance fixe entre la cible et le récepteur d’image est muni de dispositifs permettant de faire en sorte que :
a) d’une part, le centre du champ de rayons X s’aligne sur celui du récepteur d’image, avec un écart maximal de 2 % de la distance entre la cible et le récepteur d’image;
b) d’autre part, le champ de rayons X dans le plan du récepteur d’image ne déborde d’aucun côté le récepteur d’image.
17. (1) Chaque appareil fluoroscopique à rayons X est muni :
a) d’un système d’amplification de luminance qui :
(i) renferme une barrière de protection blindée et un blindage assurant :
(A) d’une part, l’interception de l’entière coupe transversale du faisceau utile à l’intérieur de la barrière protectrice, quelle que soit la distance entre la cible et l’image,
(B) d’autre part, le fonctionnement du tube à rayons X fluoroscopique uniquement si le blindage est en place pour intercepter le faisceau utile,
(ii) dans le cas d’un appareil fluoroscopique à rayons X mobile, fait partie intégrante de l’appareil ou est enclenché de façon que son retrait empêche l’émission de rayons X;
b) dans le cas d’un appareil stationnaire, d’un moyen d’empêcher le tube à rayons X d’émettre des rayons X, sauf s’il y a un récepteur d’image en place pour intercepter le faisceau de rayons X;
c) soit d’un signal sonore qui :
(i) d’une part, indique la fin de l’utilisation d’une durée préréglée d’un maximum de cinq minutes,
(ii) d’autre part, continue de retentir jusqu’à ce que la minuterie soit réglée de nouveau chaque fois que l’émission de rayons X dépasse la durée préréglée,
soit d’un circuit de temporisation qui :
(iii) d’une part, coupe l’alimentation en courant haute tension du tube à rayons X après une utilisation d’une durée préréglée, jusqu’à un maximum de cinq minutes,
(iv) d’autre part, continue à prévenir la radioscopie jusqu’à ce que la minuterie ait été réglée de nouveau manuellement;
d) de compteurs électriques ou d’autres indicateurs visuels, sur le tableau de commande, qui donneront une indication continue du courant en milliampères;
e) d’un moyen de limiter la distance de la cible à la peau à une distance d’au moins :
(i) 25 centimètres dans le cas d’appareils fluoroscopiques mobiles,
(ii) 38 centimètres dans le cas d’appareils fluoroscopiques stationnaires;
(iii) 20 centimètres dans le cas d’un appareil fluoroscopique avec amplificateur de luminance servant à des interventions spéciales qui seraient impossibles à réaliser à la distance minimale entre la cible et la peau indiquée au sous-alinéa (ii);
f) d’un dispositif de limitation du faisceau de rayons X qui :
(i) d’une part, permet à l’opérateur d’ajuster les dimensions du champ de rayons X sur les dimensions du récepteur d’image pour qu’elles soient inférieures à celles-ci,
(ii) d’autre part, effectue l’alignement du champ de rayons X sur le récepteur d’image de manière que le champ de rayons X soit toujours confiné dans les limites du récepteur d’image;
g) d’un blindage d’une équivalence en plomb d’au moins 0,25 millimètre à 100 kilovolts (crête) assurant l’interception des rayonnements diffusés émanant du patient qui atteindraient autrement l’opérateur de l’appareil à rayons X ou d’autres personnes se trouvant dans l’établissement.
(2) L’alinéa (1) b) ne s’applique pas aux tubes à rayons X ou amplificateurs de luminance servant à des fins particulières qui sont conçus de manière à permettre la liberté de mouvement dans la salle de radiologie.
(3) L’alinéa (1) g) ne s’applique pas aux appareils fluoroscopiques à rayons X mobiles.
(4) Le taux d’exposition maximal d’un appareil fluoroscopique à rayons X qui utilise un écran d’entrée à base de sulfure de zinc et de cadmium ou un écran d’efficacité similaire, calculé au point où le centre du faisceau utile pénètre le patient à la distance, précisée pour l’appareil, la plus courte entre la cible et la peau, ne doit pas dépasser :
a) d’une part, un taux d’exposition maximal de 12,5 roentgens par minute;
b) d’autre part, un taux d’exposition primaire de cinq roentgens par minute pour un patient moyen représenté, aux fins d’essais, par un fantôme d’eau de 20 centimètres.
(5) Le taux d’exposition maximal d’un appareil fluoroscopique à rayons X qui utilise un écran d’entrée à base d’iodure de césium ou un écran d’efficacité similaire, calculé au point où le centre du faisceau utile pénètre le patient à la distance, précisée pour l’appareil, la plus courte entre la cible et la peau, ne doit pas dépasser les taux suivants :
a) un taux d’exposition maximal de 10 roentgens par minute;
b) un taux d’exposition primaire maximal de 2,5 roentgens par minute pour un patient moyen représenté, aux fins d’essais, par un fantôme d’eau de 20 centimètres.
(6) Les alinéas (4) a) et (5) a) ne s’appliquent pas lorsque la commande de niveau élevé de l’appareil à rayons X est actionnée.
(7) L’appareil fluoroscopique à rayons X qui est muni d’une commande de niveau élevé en option qui permet des niveaux d’exposition plus élevés au plan du récepteur d’image que ceux qui sont mentionnés aux paragraphes (4) et (5) est conçu de façon que :
a) d’une part, la commande de niveau élevé soit actionnée séparément;
b) d’autre part, signal continu indique à l’opérateur de l’appareil à rayons X que la commande de niveau élevé est actionnée.
(8) Un appareil de radiographie photofluorographique est utilisé uniquement lorsque l’image primaire est rehaussée par intensification électronique de l’image.
18. (1) Chaque appareil à rayons X qui est utilisé pour effectuer des examens mammographiques est muni de ce qui suit :
a) un dispositif de limitation du faisceau de rayons X qui restreint les dimensions du faisceau utile de façon que, à n’importe quelle distance entre la cible et le récepteur d’image précisée pour l’appareil, le champ de rayons X dans le plan du récepteur d’image :
(i) d’une part, ne déborde pas le périmètre du récepteur d’image placé à proximité de la cage thoracique du patient de plus de 2 % de la distance entre la cible et le récepteur d’image,
(ii) d’autre part, ne déborde aucun côté du récepteur d’image, sauf le côté du récepteur d’image visé au sous-alinéa (i);
b) un dispositif de support du récepteur d’image avec suffisamment de blindage pour faire en sorte que, pour chaque émission du tube à rayons X, l’exposition aux rayonnements ne dépasse pas 0,1 milliroentgen lorsque :
(i) d’une part, l’appareil est utilisé comme suit :
(A) pour la mammographie,
(B) à la tension nominale maximale du tube à rayons X,
(C) au produit du courant nominal maximal et de l’exposition du tube pour cette tension de crête,
(D) à la distance minimale séparant la cible du récepteur d’image qui est atteignable,
(ii) d’autre part, l’exposition aux rayonnements est calculée en prenant la moyenne sur une surface de détection de 100 centimètres carrés n’ayant aucune dimension linéaire supérieure à 20 centimètres et dont le centre est placé à cinq centimètres de toute surface accessible au-delà du plan du dispositif de support.
c) un dispositif qui comprimera le sein du patient irradié.
(2) Tout dispositif de limitation du faisceau à ouverture fixe amovible qui est installé sur un appareil à rayons X qui est conçu ou adapté pour réaliser des examens mammographiques doit porter sur sa surface externe une inscription permanente clairement visible indiquant ce qui suit :
a) les dimensions du récepteur d’image;
b) la distance entre la cible et le récepteur d’image pour laquelle le dispositif est conçu.
(3) Chaque mammographe est conçu de façon que la précision de l’étalonnage du kilovoltage de l’appareil soit égale à + 1 kilovolt, jusqu’à concurrence de 35 kilovolts, et à + 4 % lorsque le nombre de kilovolts est supérieur à 35.
(4) Chaque appareil à rayons X qui est conçu ou adapté pour réaliser des examens mammographiques est conçu ou adapté de façon que :
a) pour toute combinaison choisie de tension du tube (kilovolts), de courant et de temps d’exposition, le coefficient de variation estimatif de toute série de dix mesures de rayonnement consécutives prises à la même distance à l’intérieur d’une période d’une heure ne dépasse pas 0,08;
b) si la minuterie n’est pas mécanique, l’appareil soit précis au 1/30e de seconde près (deux cycles) ou à 10 % près de la valeur du réglage, la plus grande des deux valeurs étant retenue;
c) si la minuterie est mécanique, l’appareil soit précis à 1/20e de seconde près ou à 15 % près de la valeur du réglage, la plus grande des deux valeurs étant retenue.
19. Seuls les tubes à rayons X en tungstène sont utilisés pour la xéroradiographie.
20. (1) Chaque appareil de radiographie dentaire et chaque appareil de radiographie podologique est conçu de façon que :
a) pour toute combinaison choisie de tension du tube (kilovolts), de courant et de temps d’exposition, le coefficient de variation estimatif de toute série de dix mesures de rayonnement consécutives prises à la même distance à l’intérieur d’une période d’une heure ne dépasse pas 0,08;
b) lorsque l’intensité du courant (en milliampères) est fixe, la minuterie soit, à chaque réglage, précise au 1/30e de seconde près (deux cycles) ou à 10 % près de la valeur du réglage;
c) pour tout réglage sélectionné de la tension de crête du tube à rayons X, la tension de crête réelle corresponde à + 8 % près de ce réglage.
(2) L’alinéa (1) b) ne s’applique pas au matériel utilisé pour les examens dentaires panoramiques.
21. (1) Chaque appareil de radiographie dentaire est muni d’un dispositif de limitation du faisceau qui restreint les dimensions du faisceau utile à une dimension linéaire maximale de sept centimètres à l’extrémité du cône ou dispositif localisateur.
(2) Le paragraphe (1) ne s’applique ni aux appareils de radiographie panoramiques ni aux appareils de radiographie céphalométrique.
22. Chaque appareil de radiographie panoramique est muni d’un dispositif de limitation du faisceau qui restreint le faisceau utile au récepteur d’image à une dimension d’au plus 2 % de la distance source-récepteur d’image à chaque dimension de la fente d’exploration.
23. Chaque appareil de radiographie céphalométrique est muni d’un dispositif de limitation du faisceau qui restreint les dimensions du faisceau utile à des dimensions linéaires maximales de 31 centimètres sur 38 centimètres au plan du récepteur d’image.
|
Point |
Colonne 1 Catégorie d’étudiants |
Colonne 2 Superviseur |
|
1. |
Étudiant en médecine |
Radiologiste |
|
2. |
Étudiant en dentisterie |
Dentiste |
|
3. |
Étudiant en hygiène dentaire |
Dentiste |
|
4. |
Étudiant en assistance dentaire |
Dentiste |
|
5. |
Étudiant en chiropratique |
Chiropraticien |
|
6. |
Étudiant en radiation médicale et en imagerie médicale |
Radiologiste ou technologue en radiation médicale et en imagerie médicale |
|
Point |
Colonne 1 Catégorie d’agent de radioprotection |
Colonne 2 Catégorie d’établissement |
|
1. |
Agent de radioprotection médicale |
Établissement médical |
|
2. |
Agent de radioprotection en pratique dentaire |
Établissement dentaire |
|
3. |
Agent de radioprotection en chiropratique |
Établissement de chiropratique |
|
4. |
Agent de radioprotection en podologie |
Établissement de podologie |
TABLEAU 3
ÉtablissementS DENTAIRES
|
Point |
Colonne 1 Essai ou marche à suivre |
Colonne 2 Fréquence |
|
1. |
Contrôle de la qualité photographique |
Tous les jours d’utilisation |
|
2. |
Mesure de l’exposition des patients |
Tous les 12 mois et lors de la modification ou de l’entretien de l’appareil |
|
3. |
Collimation |
Tous les 12 mois et lors de la modification ou de l’entretien de l’appareil |
|
4. |
Couche de demi-atténuation |
Tous les 12 mois et lors de la modification ou de l’entretien de l’appareil |
TABLEAU 4
ÉtablissementS DE PODOLOGIE
|
Point |
Colonne 1 Essai ou marche à suivre |
Colonne 2 Fréquence |
|
1. |
Contrôle de la qualité photographique |
Tous les jours d’utilisation |
|
2. |
Mesure de l’exposition des patients |
Tous les 24 mois et lors de la modification ou de l’entretien de l’appareil |
|
3. |
Collimation |
Tous les 12 mois et lors de la modification ou de l’entretien de l’appareil |
|
4. |
Couche de demi-atténuation |
Tous les 12 mois et lors de la modification ou de l’entretien de l’appareil |
TABLEAU 5
établissements MÉdicaux ET établissements DE ChiropratiquE
|
Point |
Colonne 1 Essai ou marche à suivre |
Colonne 2 Fréquence |
|
1. |
Contrôle de la qualité photographique |
Tous les jours d’utilisation |
|
2. |
Mesures de l’exposition à la surface des patients et, pour chaque mammographe, calcul de la dose glandulaire moyenne au sein |
Tous les six mois et lors de la modification ou de l’entretien de l’appareil |
|
3. |
Collimation |
Tous les six mois et lors de la modification ou de l’entretien de l’appareil |
|
4. |
Couche de demi-atténuation |
Tous les six mois et lors de la modification ou de l’entretien de l’appareil |
|
5. |
Paramètres de photochronométrage, notamment en ce qui a trait au fonctionnement de la minuterie de sécurité |
Tous les six mois |
|
6. |
Paramètres de radioscopie a) taux d’exposition maximale à la surface du patient b) résolution c) minuterie sonore d) réglage automatique de la luminosité |
Tous les six mois et lors de l’entretien de l’appareil |
|
7. |
Paramètres tomographiques, y compris la précision du centre de rotation, l’épaisseur de la coupe et la stabilité mécanique |
Tous les six mois |
|
Point |
Colonne 1 Incidence |
Colonne 2 Épaisseur de la partie du corps du patient (norme aux fins d’essais) |
Colonne 3 Distance source-image |
Colonne 4 Exposition primaire maximale exprimée en milliroentgens (expositions exprimées comme expositions dans l’air sans rétrodiffusion) |
|
1. |
Abdomen (AP) |
23 cm |
100 cm |
450 |
|
2. |
Colonne cervicale (AP) |
13 cm |
100 cm |
120 |
|
3. |
Poitrine (PA) |
23 cm |
180 cm |
20 |
|
4. |
Pieds (dorsoplantaire), sur film sans écran |
8 cm |
100 cm |
200 |
|
5. |
Colonne vertébrale complète |
23 cm |
180 cm |
250 |
|
6. |
Pyélogramme intraveineux |
23 cm |
100 cm |
500 |
|
7. |
Colonne lombaire (AP) |
23 cm |
100 cm |
500 |
|
8. |
Colonne lombaire (vue latérale) |
32 cm |
100 cm |
2 000 |
|
9. |
. . . . . |
|||
|
10. |
Crâne (vue latérale) |
15 cm |
100 cm |
170 |
|
11. |
Colonne thoracique (AP) |
23 cm |
100 cm |
400 |
|
Point |
Colonne 1 Incidence |
Colonne 2 Tension de crête |
Colonne 3 Exposition primaire maximale exprimée en milliroentgens |
|
1. |
Radiographies interproximales (dents postérieures) |
50 |
550 |
|
2. |
Radiographies interproximales (dents postérieures) |
60 |
475 |
|
3. |
Radiographies interproximales (dents postérieures) |
70 |
360 |
|
4. |
Radiographies interproximales (dents postérieures) |
80 |
280 |
|
5. |
Radiographies interproximales (dents postérieures) |
90 |
220 |
|
Point |
Colonne 1 Tension mesurée (tension de crête) |
Colonne 2 Couche de demi-atténuation (millimètres d’aluminium) |
|
1. |
30 |
0.3 |
|
2. |
40 |
0.4 |
|
3. |
49 |
0.5 |
|
4. |
50 |
1.2 |
|
5. |
60 |
1.3 |
|
6. |
70 |
1.5 |
|
7. |
71 |
2.1 |
|
8. |
80 |
2.3 |
|
9. |
90 |
2.5 |
|
10. |
100 |
2.7 |
|
11. |
110 |
3.0 |
|
12. |
120 |
3.2 |
|
13. |
130 |
3.5 |
|
14. |
140 |
3.8 |
|
15. |
150 |
4.1 |
Commencement
10. (1) Except as otherwise provided in this section, this Regulation comes into force on the day it is filed.
(2) Subsection 1 (2) and sections 2 to 9 come into force on the later of July 1, 2022 and the day this Regulation is filed.