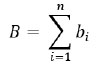Politique relative aux allocations quotidiennes selon le niveau de soins dans les foyers de soins de longue durée en fonction du taux d’occupation et des différents degrés de gravité chez les résidents
La présente politique décrit l'approche de financement adoptée relativement aux allocations quotidiennes selon le niveau de soins payées à un titulaire de permis pour chaque foyer de soins de longue durée (SLD) et pour le calcul des cibles d'occupation pour les différents types de lits dans les foyers de SLD.
Date de publication originale : Mai 2019
Date d'entrée en vigueur originale : Le 1 janvier 2019
Date de sa version modifiée entrant en vigueur Le 1 avril 2025
1. Introduction
La présente politique décrit l’approche de financement adoptée relativement aux allocations quotidiennes selon le niveau de soins, y compris les rajustements apportés pour tenir compte du taux d’occupation et des différents degrés de gravité chez les résidents, ainsi que le financement supplémentaire versé à un titulaire de permis pour chaque foyer de soins de longue durée (FSLD).
La présente politique remplace la Politique relative aux allocations quotidiennes selon le niveau de soins dans les foyers de soins de longue durée datée du 1 avril 2018.
Toutes les références à la Loi de 2021 sur le redressement des soins de longue durée et au Règlement de l’Ontario 246/22 incluent toutes les lois et tous les règlement(s) qui les remplacent et leurs dispositions correspondantes.
La présente politique intègre et remplace les modalités et conditions, les politiques de financement et le financement supplémentaire antérieurs pour les initiatives suivantes qui étaient applicables comme indiqué ci-dessous :
- Politique de financement des infirmières et infirmiers auxiliaires autorisés en soins de longue durée (applicable du 1 avril 2018 au 31 décembre 2018, inclusivement).
- Financement d’une infirmière ou d’un infirmier autorisé supplémentaire dans FSLD (les modalités de ce financement ont été fournies par le ministère le 8 mai 2018 dans les lettres modifiant l’Entente de responsabilisation MSSLD-RLISS de l'époque) (applicable du 8 mai 2018 au 31 décembre 2018, inclusivement).
- Politique de financement du « Resident Assessment Instrument Minimum Data Set (RAI-MDS) 2.0 » (comme indiquée dans l'annexe A de la lettre d'accord pour le financement direct du ministère aux FSLD (applicable du 1 avril 2013 au 31 juillet 2019, inclusivement, appliquée au prorata pour la période allant du 1 janvier 2019 au 31 juillet 2019, inclusivement).
- Politique de financement de physiothérapie des FSLD (applicable du 1 avril 2016 au 31 mars 2019, inclusivement, appliquée au prorata pour la période allant du 1 janvier 2019 au 31 mars 2019, inclusivement).
- Politique relative aux taux d'occupation des FSLD (applicable du 1 janvier 2014 au 31 décembre 2018, inclusivement).
- Politique : Financement en cas de suspension des admissions en raison d’éclosions (applicable du 1 juillet 2010 au 31 décembre 2018).
Vue d’ensemble de l’approche de financement relative aux allocations quotidiennes selon le niveau de soins
Santé Ontario verse au titulaire d’un permis d’exploitation de foyer de soins de longue durée une allocation quotidienne selon le niveau de soins pour chaque lit autorisé ou approuvé dans le foyer
L’allocation selon le niveau de soins est calculée pour chaque lit au moyen de la formule suivante :
soins infirmiers et personnels (SIP) par jour + services des programmes et de soutien (SPS) par jour + Soutien nutritionnel (SN) + autres services (AS) par jour − revenu provenant de la quote-part des résidents = allocation quotidienne selon le niveau de soins
Remarque : Dans la formule ci-dessus, l’enveloppe SIP peut être révisée en fonction du degré de soins actifs, s’il y a lieu. Pour obtenir de plus amples renseignements sur la révision de l’enveloppe SIP en fonction des différents degrés de gravité, voir la section Rajustement en fonction du degré de soins requis pour les lits classifiés. Pour en savoir plus sur le revenu provenant de la quote-part des résidents, voir la section Frais d'hébergement des résidents de la présente politique ainsi que la Politique relative au flux de trésorerie des FSLD.
Les montants d’allocation quotidienne sont fixés par le ministère et mis à jour de temps à autre. Veuillez consulter le Résumé des allocations quotidiennes selon le niveau de soins dans les foyers de soins de longue durée pour connaître le montant précis correspondant à chaque enveloppe pour la période en vigueur.
2. Volets des allocations quotidiennes selon le niveau de soins de base
Le montant des allocations quotidiennes selon le niveau de soins de base est le montant des allocations avant révision selon l’indice de la charge des cas (ICC) ou le degré de soins actifs requis.
Les allocations quotidiennes selon le niveau de soins comprennent quatre volets de financement, que l’on appelle enveloppes :
- soins infirmiers et personnels (SIP) Cette enveloppe comporte une portion rajustée en fonction du degré de soins actifs requis
- services des programmes et de soutien (SPS)
- Soutien nutritionnel (SN)
- autres services (AS)
Les dépenses financées à l’intérieur de chaque enveloppe, appelées dépenses admissibles, sont décrites ci-dessous.
Soins infirmiers et personnels (SIP)
L'enveloppe SIP finance les dépenses liées :
- au personnel infirmier et aux autres membres du personnel de soins directs qui évaluent, planifient, fournissent, assistent, évaluent et documentent les soins directs fournis aux résidents
- aux fournitures et à l’équipement utilisés par le personnel pour fournir des soins aux résidents
Services des programmes et du soutien (SPS)
L'enveloppe SPS finance les dépenses liées au :
- personnel
- à l’équipement associé aux programmes
- aux traitements offerts aux résidents.
Soutien nutritionnel (SN)
L'enveloppe SN sert à financer les dépenses liées à l’achat d’aliments crus, y compris le matériel alimentaire utilisé pour soutenir la vie, y compris :
- les substances supplémentaires comme les condiments
- les suppléments alimentaires thérapeutiques préparés commandés par :
- un médecin
- une infirmière praticienne
- une diététiste
- une infirmière autorisée, le cas échéant, pour un résident
Les coûts liés aux autres programmes et le coût de la préparation des aliments sont exclus.
Autres services (AS)
L'enveloppe AS finance les dépenses liées aux :
- services d’entretien ménager
- au fonctionnement et à l’entretien des immeubles et des propriétés
- aux services diététiques (services de nutrition et d'hydratation)
- à la buanderie et au linge
- aux services généraux et administratifs
- aux coûts qui permettront de maintenir ou d’améliorer le milieu de soins du foyer de soins de longue durée
Pour obtenir des renseignements détaillés sur les dépenses admissibles et la façon dont elles sont classées sous chaque enveloppe, veuillez consulter la Politique sur les dépenses admissibles pour les foyers de soins de longue durée et les Lignes directrices sur les dépenses admissibles pour les foyers de soins de longue durée.
3. Applicabilité selon le type de lit
Tous les lits des foyers de soins de longue durée reçoivent la même allocation quotidienne de base pour les enveloppes SPS, SN et AS en vigueur pour la période, telle que définie dans le Résumé des allocations quotidiennes selon le niveau de soins dans les foyers de soins de longue durée. Le montant de l’allocation quotidienne selon le niveau de soins pour l’enveloppe SIP peut varier d’un lit à un autre, étant donné qu’il peut être révisé en fonction du degré de soins actifs requis par les résidents; plus précisément, le montant de base est révisé selon l’indice de la charge des cas (ICC).
Lits classifiés
Les lits classifiés sont des lits réservés aux soins de relève de longue et de courte durée dans un foyer de soins de longue durée qui étaient en service pendant la période d’évaluation.
Les lits de longue durée sont destinés aux personnes qui ont besoin :
- de soins infirmiers sur place 24 heures sur 24
- d’une aide fréquente pour les activités de la vie quotidienne
- d’une surveillance et d’un suivi fréquent sur place pour assurer leur bien-être
Les lits réservés aux soins de relève de courte durée dans un foyer de soins de longue durée sont destinés :
- aux personnes :
- dont les aidants naturels ont besoin de repos
- qui nécessitent des soins provisoires afin de continuer à résider dans la collectivité
- qui sont susceptibles de bénéficier d’un court séjour au foyer
- la durée maximale du séjour est de 60 jours
- une personne peut passer un total de 90 jours dans un lit de court séjour dans une année (en combinant le nombre de jours de repos et de convalescence)
L’allocation quotidienne des lits classifiés dans l’enveloppe SIP est révisée en fonction du degré de soins actifs requis. Voir la section Rajustement en fonction du degré de soins requis pour les lits classifiés pour obtenir une vue d’ensemble du processus de révision du degré de gravité chez les résidents.
Lits non classifiés
Les lits récemment autorisés ou approuvés en soins de longue durée pour lesquels les besoins des nouveaux résidents en matière de soins n’ont pas été évalués aux fins de révision de la charge des cas sont appelés lits non classifiés. Les lits non classifiés reçoivent l’allocation quotidienne selon le niveau de soins de base en vigueur pendant cette période, définie dans le Résumé des allocations quotidiennes selon le niveau de soins dans les foyers de soins de longue durée. Les lits non classifiés sont financés à un ICC de 1,0.
Lits de convalescence
L’allocation quotidienne selon le niveau de soins destinée aux lits de convalescence s’inscrivant dans l’enveloppe SIP n’est pas révisée en fonction de l’ICC du foyer. Les lits de convalescence reçoivent l’allocation quotidienne selon le niveau de soins de base, comme il est établi dans le Résumé des allocations quotidiennes selon le niveau de soins dans les foyers de soins de longue durée pour la période en vigueur.
Les lits de convalescence reçoivent également une subvention supplémentaire pour soutenir le rétablissement des résidents qui utilisent ces lits, car ils nécessitent des soins infirmiers et des thérapies supplémentaires par rapport aux autres résidents. Il est prévu que ces résidents retournent à leur résidence dans les 90 jours qui suivent leur admission au foyer. L’allocation supplémentaire est répartie entre les enveloppes SIP, SPS et AS. Veuillez consulter le Résumé des allocations quotidiennes selon le niveau de soins dans les foyers de soins de longue durée pour connaître le montant précis du financement qui constitue l’allocation supplémentaire à la date précisée et sa répartition entre les enveloppes SIP, SPS et AS. Les montants des allocations supplémentaires sont établis par le ministère, qui les met à jour périodiquement.
Lits provisoires
Les lits provisoires reçoivent l’allocation quotidienne de base financée à un ICC de 1,0, comme établi dans le Résumé des allocations quotidiennes selon le niveau de soins dans les foyers de soins de longue durée pour la période applicable.
4. Rajustement en fonction du degré de soins requis pour les lits classifiés
Pour la portion SIP qui est rajustée en fonction du degré de soins requis, le financement SIP est calculé selon la formule :
Le financement SIP pour un foyer = ICC financé d’un foyer × Nombre de lits classifiés d’un foyer × allocation quotidienne SIP × Nombre de jours dans la période visée
L’indice de la charge des cas ou ICC est destiné à représenter la mesure de l’utilisation des ressources en fonction du degré de soins requis par les résidents. L’ICC d’un foyer représente le degré moyen de soins requis pour tous les résidents du foyer au cours d’une année donnée. L’ICC se fonde sur des évaluations des résidents au moyen du « Resident Assessment Instrument—Minimum Data Set » (RAI-MDS).
Groupes d’utilisation des ressources (RUG)
Le ministère applique un système de classification appelé Groupes d’utilisation des ressources (RUG) pour regrouper les résidents ayant une utilisation similaire des ressources en fonction des soins et des traitements fournis.
L’évaluation de chaque résident est attribuée à la cellule RUG la mieux pondérée pour laquelle il est qualifié en fonction de :
- son état de santé
- ses activités de la vie quotidienne
- ses soins infirmiers de réadaptation
- sa thérapie
Pour chaque évaluation, le nombre de jours évalués au cours de la période d’évaluation est calculé et multiplié par la pondération RUG pour obtenir le nombre de jours pondérés RUG. Ces valeurs sont additionnées pour toutes les évaluations faites au foyer au cours de la période d’évaluation et le rapport entre le nombre de jours pondérés RUG et le nombre de jours évalués est l’ICC d’un foyer.
Voir l’annexe A - Présentation du modèle RUG-III (34) pour de plus amples renseignements sur le système de classification RUG et le poids du RUG.
Trois mesures de l’ICC sont élaborées :
- ICC déclaré : Il s’agit de l’ICC dérivé des données déclarées par un foyer.
- ICC limité de réadaptation spécialisée : Il s’agit de l’ICC dérivé de l’application d’une limite maximale de 5 % aux jours évalués assignés à la catégorie de réadaptation spécialisée RUG.
- ICC financé : Il s’agit de l’ICC utilisé pour le financement SIP, calculé à la suite des rajustements apportés à l’ICC déclaré. Le principal déterminant du changement dans le financement SIP d’un foyer est l’ICC financé.
Voir l’annexe B - Calcul de l'indice de la charge des cas (ICC) du foyer pour de plus amples renseignements sur le calcul de l’ICC au niveau du foyer.
5. Frais d’hébergement des résidents
Chaque résident est responsable du paiement de frais d’hébergement conformément à la Loi de 2021 sur le redressement des soins de longue durée et à son règlement d’application. C’est ce qu’on appelle souvent la quote-part des résidents. Un résident qui n’est pas en mesure de payer la totalité des frais d’hébergement de base peut être admissible à une réduction de taux en vertu du Règlement de l’Ontario 246/22 en application de la Loi de 2021 sur le redressement des soins de longue durée. Voir le Guide sommaire de la réduction tarifaire pour des précisions.
Dans le calcul du financement de l’allocation quotidienne, les revenus générés par les frais d’hébergement des résidents sont soustraits du total des quatre enveloppes de financement. Santé Ontario ne peut financer aucune partie de la quote-part des résidents à moins d’y être autorisé par le ministère dans une politique ou une entente de responsabilisation entre le ministère et Santé Ontario. Voir les volets des allocations quotidiennes selon le niveau de soins de base pour obtenir de plus amples renseignements sur les quatre enveloppes de financement.
6. Autres conditions, règles et restrictions relatives aux allocations quotidiennes selon le niveau de soins et le financement supplémentaire
6.1. Utilisation équilibrée des fonds tirés des enveloppes SIP, SPS et AC
Un titulaire de permis pourra utiliser les fonds excédentaires des enveloppes SIP et SPS pour contrebalancer les dépenses excédentaires dans les enveloppes SIP, SPS et AC, sous réserve des conditions suivantes :
- les « fonds excédentaires » sont le montant résiduel dans chaque enveloppe, s’il y a lieu, après avoir soustrait les dépenses admissibles des dépenses approuvées dans l’enveloppe d’origine. (Voir la Politique de rapprochement et de recouvrement des FSLD pour la définition des dépenses approuvées et des dépenses admissibles)
- les fonds excédentaires seront définitivement déterminés au moyen du processus de rapprochement conformément à la Politique de rapprochement et de recouvrement des FSLD
- les fonds excédentaires dans l’enveloppe des soutiens nutritionnel ne peuvent pas être utilisés pour compenser les dépenses excédentaires dans les autres enveloppes
- le financement doit être dépensé conformément aux critères d’admissibilité énoncés dans la Politique de rapprochement et de recouvrement des FSLD
Exemple :
Le foyer A a des dépenses excédentaires dans l’enveloppe SIP et des surplus dans les enveloppes SN et SPS :
- Le foyer A ne peut pas utiliser les fonds excédentaires de l’enveloppe SN pour compenser les dépenses excédentaires dans l’enveloppe SIP.
- Cependant, le foyer A peut utiliser une partie ou la totalité des fonds excédentaires de l’enveloppe SPS pour compenser les dépenses admissibles dans l’enveloppe SIP, si d’après les tendances historiques et le plan de dépenses actuel, il détermine qu’il ne sera pas en mesure d’utiliser pleinement le financement disponible dans l’enveloppe SPS.
6.1.1 Augmentation globale des allocations quotidiennes selon le niveau de soins
Depuis le 1 avril 2019, une augmentation globale des allocations quotidiennes selon le niveau de soins est accordée aux foyers de soins de longue durée afin d’améliorer les services de soins directs et de soutenir d’autres coûts de fonctionnement dans l’une ou l’autre des quatre enveloppes.
Les allocations quotidiennes globales sont soumises aux mêmes règles d’objectifs d’occupation que les allocations quotidiennes de niveau de soins fournies pour le type de lit concerné, comme indiqué dans la section 7, Objectifs d’occupation. L’allocation quotidienne globale ne sera pas rajustée en fonction de l’indice de la charge des cas. Les foyers de soins de longue durée peuvent allouer jusqu’à 32 % du montant global de l’allocation quotidienne à l’enveloppe Autres services. Le montant le plus élevé du solde restant ou 68 % du montant global de l’allocation quotidienne doit être appliqué aux dépenses admissibles dans les enveloppes de SIP, de SPS ou SN.
Les foyers de soins de longue durée seront tenus de déclarer les dépenses financées par le montant global de l’allocation quotidienne sur une ligne distincte sous chaque enveloppe, selon le cas.
Le montant total de l’allocation quotidienne globale sera calculé au prorata et rapproché en fonction des dépenses connexes déclarées dans les enveloppes applicables.
Les fonds non dépensés et les fonds qui ne sont pas utilisés aux fins prévues et approuvées sont assujettis au recouvrement conformément à la Politique de rapprochement et de recouvrement des FSLD .
Pour les foyers de soins de longue durée qui offrent un programme de soins de convalescence, l’augmentation globale applicable aux lits de soins de convalescence doit être appliquée aux dépenses admissibles applicables au programme de soins de convalescence seulement.
Pour de plus amples renseignements au sujet de l’augmentation globale, veuillez consulter le Résumé des allocations quotidiennes selon le niveau de soins dans les foyers de soins de longue durée.
6.2 Enveloppe Soins infirmiers et personnels
Infirmières auxiliaires autorisées dans le financement des foyers de soins de longue durée
Depuis le 1 janvier 2019, le financement de 69 471 $ par année versée à chaque foyer de soins de longue durée titulaire d’un permis et comptant 64 lits autorisés ou approuvés ou moins sert à l’embauche ou au maintien en poste d’employés de soins directs, de préférence des infirmières autorisées.
Financement des infirmières autorisées (IA)
Depuis le 1 janvier 2019, le financement annualisé de 106 000 $ par année (79 552 $ au cours de l’année de financement 2018–2019) accordé à chaque foyer de soins de longue durée autorisé appuie l’embauche ou le maintien en poste de tout personnel de soins directs, de préférence des infirmières autorisées.
Financement supplémentaire pour les foyers de soins de longue durée comptant 64 lits autorisés ou approuvés ou moins
Depuis le 1 avril 2019, les foyers de soins de longue durée comptant 64 lits autorisés ou moins reçoivent un supplément de 4 529 $ par année. Le montant combiné de 180 000 $ par année, soit le financement antérieur 69 471 $ par année pour les IAA plus le financement antérieur de 106 000 $ par année pour les IA, comme indiqué ci-dessus, plus le supplément de 4 529 $ par année, peut servir à embaucher et à maintenir en poste tout employé de soins directs dans l’enveloppe SIP.
Le financement mentionné dans les sections 6.2 est attribué à l’enveloppe Soins infirmiers et personnels. Veuillez consulter le Résumé des allocations quotidiennes selon le niveau de soins dans les foyers de soins de longue durée pour de plus amples renseignements. Les fonds non dépensés et les fonds qui ne sont pas utilisés aux fins prévues et approuvées sont assujettis au recouvrement conformément à la Politique de rapprochement et de recouvrement des FSLD.
Changement dans le nombre de lits
En ce qui concerne le financement prévu dans la présente section 6.2, en cas de changement en cours d’année du nombre de lits dans un foyer de soins de longue durée, comme approuvé par le ministère, le nombre de lits autorisés ou approuvés est déterminé en divisant la somme du nombre maximal de jours-résidents, du nombre maximal de jours-résidents en soins de convalescence ou du nombre maximal de jours-résidents pour soins de courte durée provisoires, comme défini dans la présente politique par le moindre de 365 jours (366 jours si l’année est bissextile) ou le nombre de jours où les lits sont en service du 1 janvier au 31 décembre.
Financement d’un poste de coordinateur du « Resident Assessment Instrument Minimum Data Set » (RAI-MDS)
Depuis le 1 août 2019, les foyers de soins de longue durée reçoivent une allocation quotidienne supplémentaire qui sera ajoutée à l’enveloppe SIP pour permettre une plus grande souplesse dans l’utilisation des fonds tout en maintenant un poste de coordonnateur du RAI-MDS et en répondant aux exigences opérationnelles et de formation énoncées à l’Annexe C - Coordonnateur RAI-MDS – Exigences en matière de formation et d’exploitation.
L’allocation quotidienne supplémentaire est un financement rajusté non lié au degré de soins actifs fourni dans l’enveloppe SIP. Le financement est assujetti aux conditions d’admissibilité de cette enveloppe (énoncées dans la Politique sur les dépenses admissibles pour les foyers de soins de longue durée et les Lignes directrices concernant les dépenses admissibles pour les foyers de soins de longue durée). Le montant de l’allocation quotidienne est fixé par le ministère et mis à jour de temps à autre dans le cadre du Résumé des allocations quotidiennes selon le niveau de soins dans les foyers de soins de longue durée.
6.3 Enveloppe Services de programmes et de soutien
Services de diététique
Le titulaire de permis peut inclure dans l’enveloppe SPS les dépenses liées à la fourniture de 30 minutes par résident par mois des services d’une diététiste autorisée pour effectuer des tâches de soins cliniques et nutritionnels conformément au paragraphe 80 (2) du Règlement de l’Ontario 246/22. La dépense des 30 minutes doit être liée au salaire et aux avantages sociaux des diététistes autorisées seulement. Les dépenses dépassant les 30 minutes doivent être imputées à l’enveloppe AS.
Financement des services de physiothérapie et d’autres services thérapeutiques
Depuis le 1 avril 2019, le financement fourni pour la prestation de services de physiothérapie à tous les résidents de FSLD est ajouté aux allocations quotidiennes (voir le Résumé des allocations quotidiennes selon le niveau de soins dans les foyers de soins de longue durée) dans l’enveloppe du SPS.
De même, l’allocation supplémentaire pour la physiothérapie offerte aux résidents dans un lit de convalescence est ajoutée à l’allocation supplémentaire dans le cadre de l’enveloppe SPS (voir le Résumé des allocations quotidiennes selon le niveau de soins dans les foyers de soins de longue durée). Le financement est assujetti aux conditions d’admissibilité de cette enveloppe (énoncées dans la Politique sur les dépenses admissibles pour les foyers de soins de longue durée et les Lignes directrices concernant les dépenses admissibles pour les FSLD).
L’un des objectifs de l’approche de financement amalgamé pour les services thérapeutiques admissibles est d’obtenir de meilleurs résultats pour les résidents en soins de longue durée grâce au recours accru à une combinaison de personnel interprofessionnel. La plus grande souplesse de financement pour l’achat de services d’ergothérapie et de récréothérapie ainsi que le soutien offert par l’entremise de travailleurs sociaux inscrits permettront d’offrir une plus vaste gamme de soins professionnels aux résidents et, en fin de compte, d’améliorer leur qualité de vie.
- ergothérapeute
- membre de l’Ordre des ergothérapeutes de l’Ontario qui détient un certificat d’inscription l’autorisant à exercer en Ontario
- physiothérapeute
- membre de l’Ordre des physiothérapeutes de l’Ontario qui détient un certificat d’inscription autorisant l’exercice indépendant
- Personnel de soutien des physiothérapeutes ou « personnel de soutien »
- désigne toute personne qui fournit des soins sous la direction et la supervision d’un physiothérapeute
- travailleur social ou travailleur des services sociaux
- désigne un membre inscrit à l’Ordre des travailleurs sociaux et des techniciens en travail social de l’Ontario
6.4 Enveloppe Autres services
Gestionnaires en nutrition et travailleurs de la restauration – Exigences minimales en matière de dotation
Gestionnaires en nutrition
- le titulaire de permis doit se conformer aux exigences énoncées à l’article 81 du Règlement de l’Ontario 246/22 en vertu de la Loi de 2021 sur le redressement des soins de longue durée
- conformément au paragraphe 81 (4) du Règlement de l’Ontario 246/22, le titulaire de permis doit s’assurer que le ou les gestionnaires en nutrition sont sur place, au foyer, pour le nombre minimal d’heures par semaine calculé conformément au paragraphe 81 (5) du Règlement de l’Ontario 246/22, sans compter les heures consacrées à d’autres responsabilités
Vérification des exigences minimales en matière de dotation pour les gestionnaires en nutrition
- le directeur, tel que défini en vertu de la Loi de 2021 sur le redressement des soins de longue durée, peut tenir compte des heures consacrées par semaine, le cas échéant, à la production de repas et d’autres aliments et boissons pour les non-résidents (p. ex. le personnel, les visiteurs) aux seules fins de déterminer si le titulaire de permis se conforme aux exigences énoncées aux paragraphes 81 (4) et 81 (5) du Règlement de l’Ontario 246/22
un inspecteur en vertu de la Loi de 2021 sur le redressement des soins de longue durée peut appliquer la formule suivante pour confirmer si le titulaire de permis satisfait aux exigences minimales énoncées à l’article 81 du Règlement de l’Ontario 246/22 pour le ou les gestionnaires en nutrition :
Mtotal = [A + (B ÷ 3 ÷ 7) + (C ÷ 3 ÷ 7)] × 8 ÷ 25
= 0.32 [A + B ÷ 21 + C ÷ 21], où
- « M Total »
- correspond au nombre minimum d’heures consacrées chaque semaine à la gestion des soins diététiques des résidents et des non-résidents et des programmes de services diététiques
- « A »
- correspond soit
- à la capacité de lits autorisés du foyer pour la semaine si le taux d’occupation du foyer est d’au moins 97 %
- au nombre de résidents logeant au foyer pour la semaine, y compris les résidents absents, si le taux d’occupation du foyer est de moins de 97 %
- « B »
- correspond au nombre total d’heures consacrées chaque semaine à la préparation des repas destinés aux non-résidents du foyer quand au moins l’une des deux conditions ci-dessous est respectée :
- outre la préparation de repas, les employés participent à d’autres activités, notamment les suivantes :
- la distribution de repas
- la réception, l’entreposage et la gestion des stocks de nourriture et de fournitures de services alimentaires
- le nettoyage et la désinfection quotidiens de la vaisselle, des ustensiles et de l’équipement servant à préparer, à livrer ou à servir des repas
- les menus destinés aux résidents et aux non-résidents ne sont pas les mêmes.
Dans tous les cas, les repas servis aux personnes suivantes sont inclus dans « B » :
- visiteurs
- employés
- préposés aux soins de jour
- employés de la cafétéria
- traiteurs
« B » est la somme des repas préparés pour chacun des éléments, p. ex. :
- repas aux visiteurs
- aux employés
- aux préposés aux soins de jour
- aux employés de la cafétéria
De ce fait, « B » est calculé au moyen de la formule suivante :
Dans la mesure du possible, chaque élément, par exemple bi, doit être mesuré. Pour toutes les activités qui génèrent des revenus, par exemple une cafétéria, la formule suivante doit être appliquée pour calculer bi :
bi = (revenu hebdomadaire moyen ÷ coût moyen par repas), où le coût moyen par repas = allocation quotidienne de soutien nutritionnel ÷ 3
- outre la préparation de repas, les employés participent à d’autres activités, notamment les suivantes :
- « C »
- correspond au nombre total de repas préparés dans le foyer pour d’autres activités quand les deux conditions ci-dessous sont remplies.
- Les employés du foyer de soins de longue durée participent à la préparation des repas, et aucune autre activité, y compris entre autres :
- la distribution de repas
- la réception, l’entreposage et la gestion des stocks de nourriture et de fournitures de services alimentaires
- le nettoyage et la désinfection quotidiens de la vaisselle, des ustensiles et de l’équipement servant à préparer, à livrer ou à servir des repas
- les menus destinés aux résidents et aux non-résidents ne sont pas les mêmes
- Les employés du foyer de soins de longue durée participent à la préparation des repas, et aucune autre activité, y compris entre autres :
Travailleurs des services alimentaires
- le titulaire de permis doit se conformer aux exigences énoncées à l’article 83 du Règlement de l’Ontario 246/22 en vertu de la Loi de 2021 sur le redressement des soins de longue durée
- conformément au paragraphe 83 (1) du Règlement de l’Ontario 246/22, le titulaire de permis doit s’assurer qu’il y a suffisamment de travailleurs des services alimentaires pour que le foyer respecte le nombre minimal d’heures de dotation calculé conformément au paragraphe 83 (2) du Règlement de l’Ontario 246/22
Vérification des exigences minimales en matière de dotation pour les travailleurs des services alimentaires
- l’inspecteur peut tenir compte des heures consacrées par semaine, le cas échéant, à la production de repas et d’autres aliments et boissons pour les non-résidents (p. ex. le personnel, les visiteurs) dans le seul but de déterminer si le titulaire de permis respecte les exigences énoncées aux paragraphes 83 (2) et 83 (3) du Règlement de l’Ontario 246/22
en vertu de la Loi de 2021 sur le redressement des soins de longue durée, un inspecteur peut appliquer la formule ci-dessous pour confirmer si le titulaire d’un permis d’exploitation répond à l’exigence minimale établie à l’article 83 du Règlement de l’Ontario 246/22 pour les travailleurs des services alimentaires :
Mtotal = [A × 7 × 0,45] + [(B ÷ 3) × 0,45] + [(C ÷ 3) × 0,22]
= 0,45 [7A + B ÷3] + 0,22 [C ÷ 3], où
- « M Total »
- est le nombre minimal d’heures par semaine pour les activités décrites au paragraphe 83 (1) du Règlement de l’Ontario 246/22 et les mêmes activités ou d’autres activités liées aux repas pour les personnes qui ne sont pas des résidents définis sous « B » et pour la préparation des repas sous « C ».
« A », « B » et « C » ont la même signification qu'à la section Vérification des exigences minimales en matière de dotation pour les gestionnaires en nutrition.
Tous les repas préparés dans le cadre des activités des maisons de retraite sont inclus dans « C », sauf si les deux conditions définies ci-dessus ne sont pas remplies. En vertu de la Loi de 2021 sur le redressement des soins de longue durée, l’inspecteur déterminera si la Loi de 2021 sur le redressement des soins de longue durée et le Règlement de l’Ontario 246/22 sont respectés.
Financement de la prime pour hébergement avec services de base
Le financement de la prime pour hébergement avec services de base est offert à un titulaire de permis admissible qui accroît l'accès à l'hébergement avec services de base dans un foyer de soins de longue durée dans le cadre d'un projet d'aménagement ou de réaménagement. Aux fins du financement de la prime, l'hébergement avec services de base est défini conformément à l'article 3 du Règlement de l’Ontario 246/22.
En vertu de la présente politique, un titulaire de permis admissible signifie un titulaire de permis qui a :
- respecté, à la satisfaction du ministère, toutes les exigences et conditions pour recevoir une subvention de financement de la construction énoncée dans l'entente de développement liée à la Politique de financement de l'optimisation des immobilisations dans le secteur des soins de longue durée, 2020 ou un financement de la construction prévu dans un accord de paiement de transfert conclu entre le ministère et le titulaire de permis en 2020 ou plus tard pour l'aménagement ou le réaménagement de lits dans un FSLD
- pris un engagement écrit contraignant (énoncé dans un protocole d'engagement ou un document similaire) approuvé par écrit par le ministère visant à fournir un hébergement avec services de base dans au moins 50 % des lits du foyer (en fonction de la capacité en lits autorisés du foyer telle que définie dans le Règlement de l’Ontario 246/22, article 1)
Le financement de la prime pour hébergement avec services de base sera alloué à un titulaire de permis admissible pour tous les lits admissibles à la subvention de financement de la construction 2020 ou les lits admissibles au financement de construction en vertu d'un accord de paiement de transfert décrit immédiatement ci-dessus dans le foyer seulement si 50 % ou plus des lits dans le foyer sont offerts comme hébergement avec services de base.
Le financement de la prime pour hébergement avec services de base cessera pour toute période au cours de laquelle le titulaire de permis cesse de désigner et d’exploiter la proportion minimale stipulée des lits du foyer en tant qu'hébergement avec services de base conformément à l'engagement pris par le titulaire de permis, et tout paiement passé à l’égard de cette période sera recouvré.
L'allocation quotidienne pour hébergement avec services de base sera allouée comme une ligne supplémentaire dans l'enveloppe Autres services.
Voir le Résumé des allocations quotidiennes selon le niveau de soins dans les foyers de soins de longue durée pour connaître le montant précis pour la période applicable. Le montant quotidien est fixé par le ministère et mis à jour de temps à autre.
7. Taux d’occupation
7.1 Introduction
Les taux d’occupation qui doivent être atteints pour recevoir l’allocation quotidienne selon le niveau de soins en fonction du nombre de lits autorisés ou approuvés dans le foyer dépendent du type de lit. Si un titulaire de permis ne peut atteindre le taux cible d’occupation, l’allocation quotidienne selon le niveau de soins, dans la plupart des cas, sera accordée selon les jours-résidents réels ou les jours pendant lesquels les résidents ont réellement occupé des lits dans le foyer, conformément aux règles et conditions indiquées dans la présente politique.
Cette politique :
- met à jour les cibles d’occupation qui sont en vigueur dans certaines situations
- intègre l’allocation pour jours perdus en raison d’éclosions dans la présente politique et, depuis le 1 janvier 2019, met fin à la politique distincte Financement en cas de suspension des admissions en raison d’éclosions
- tient compte des changements apportés à la politique sur les éclosions dans la présente politique, notamment la suppression de la référence au « premier » choix aux fins de la détermination des crédits de jours-résidents. Veuillez vous référer à la section 7.6.3 « Suspension des admissions pour cause d’éclosions » pour de plus amples renseignements
7.2 Aperçu
Les cibles d’occupation par des résidents aux fins de l’allocation quotidienne selon le niveau de soins sont établies différemment pour les types de lits en hébergement de courte et de longue durée, et sont sous réserve des détails présentés dans la présente politique.
| Type de lit | Enveloppe Soins infirmiers et personnels (SIP) | Enveloppe Services des programmes et de soutien (SPS) | Enveloppe Soutien nutritionnel (SN) | Enveloppe Autres services (AS) |
|---|---|---|---|---|
| Lit de longue durée — Financement des allocations quotidiennes selon le niveau de soins | 97% | 97% | 97% | 97% |
| Lit de longue durée — Financement des allocations quotidiennes selon le niveau de soins (FSLD exploitant 64 lits de longue durée ou moins) | S.O. | S.O. | S.O. | 97% |
| Lits de longue durée dans l’unité spécialisée désignée — Financement des allocations quotidiennes selon le niveau de soins) | S.O. | S.O. | S.O. | S.O. |
| Lit de relève de courte durée — Financement des allocations quotidiennes selon le niveau de soins | S.O. | S.O. | S.O. | S.O. |
| Lit de convalescence — Financement des allocations quotidiennes selon le niveau de soins de base | S.O. | S.O. | S.O. | S.O. |
| Lit de convalescence – Allocations supplémentaires | S.O. | S.O. | S.O. | S.O. |
| Lit de courte durée provisoire — Financement des allocations quotidiennes selon le niveau de soins | 90% | 90% | 90% | 90% |
Les sections ci-dessous décrivent l’approche détaillée pour calculer les cibles d’occupation pour les différents types de lits dans les foyers de soins de longue durée. Plus précisément, il y a deux calculs distincts pour déterminer les cibles d’occupation aux fins du financement, qui comprennent tous deux des allocations pour les jours perdus en raison d’éclosions, le cas échéant. Dans le premier calcul, les lits de soins de longue durée et les lits de relève de courte durée sont regroupés pour établir une cible unique appelée « cible de jours-résidents de longue durée ». Le deuxième calcul fixe les cibles d’occupation pour les lits de soins de courte durée provisoires et il est appelé « cible de jours-résidents pour lits de soins de courte durée provisoires ».
Les calculs des cibles seront fournis dans la feuille de calcul de la subvention.
7.3. Financement fondé sur le nombre de jours-résidents de soins de longue durée
7.3.1 Financement fondé sur le nombre de jours-résidents visés pour des soins de longue durée
Pour recevoir l’allocation quotidienne selon le niveau de soins en fonction d’une occupation complète, le taux d’occupation réel d’un foyer ne doit pas être inférieur au nombre de jours-résidents visés pour des lits de soins de longue durée du foyer.
Pour établir le nombre de jours-résidents visés pour des lits de soins de longue durée d’un foyer, le calcul suivant est utilisé.
maximum de jours-résidents − (Nombre de jours de vacance des lits de soins de longue durée + nombre de jours-résidents de lits réservés aux soins de relève de courte durée) = Nombre de jours-résidents visés pour des lits de soins de longue durée
Définition des termes utilisés dans le calcul
- Nombre de jours de vacance des lits de soins de longue durée
Le nombre de jours d’alitement de longue durée que le ministère ou Santé Ontario permettra à titre de vacances, pour lesquels un financement est offert. Le nombre de jours de vacance des lits de soins de longue durée actuel est établi à 3 % du maximal de jours-résidents du foyer, selon le cas.
Exemple
le nombre de jours de vacance des lits de soins de longue durée = (0,03 × maximum de jours-résidents) crédités en raison d’éclosions
Les lits de soins de longue durée sont définis comme étant tous les lits de soins de longue durée autorisés ou approuvés dans le cadre du programme de lits de soins de longue durée, y compris ceux qui se trouvent dans une unité spécialisée.
- Nombre de jours-résidents de lits réservés aux soins de relève de courte durée
- Nombre de jours d’alitement dans des lits réservés aux soins de relève de courte durée financés au foyer par le ministère ou Santé Ontario.
- Maximum de jours-résident
Pour calculer le maximum de jours-résidents pour un foyer, on multiplie le nombre de lits en service (capacité de service) par le nombre de jours de la période étudiée.
Le nombre de lits en service exclut les lits vacants, les lits de convalescence et les lits provisoires et inclut les lits de soins de longue durée et les lits réservés aux soins de relève de courte durée, si ceux-ci font partie des lits autorisés ou approuvés habituels ou provisoires du foyer.
Dans certains cas, le nombre de lits en service dans le foyer varie au cours de l’année, par exemple s’il y a des rénovations, des agrandissements ou une réduction des effectifs dans le FSLD.
Si deux résidents ou plus occupent un lit la même journée, un seul jour-résident est compté.
- Nombre de jours-résidents visés pour des lits de soins de longue durée
Nombre minimum de jours-résidents pendant lesquels le titulaire de permis doit offrir un service aux résidents en hébergement de longue durée pour recevoir l’allocation quotidienne selon le niveau de soins en fonction du calcul décrit dans la boîte ci-dessus.
Le nombre de jours-résidents visés pour des lits de soins de longue durée est communément appelé « cible d’occupation ». Pour plus de détails sur le calcul du nombre de jours-résidents visés pour des lits de soins de longue durée, veuillez consulter les « Instructions techniques et lignes directrices pour le calcul de la subvention des FSLD ».
Le total du maximum de jours-résidents, du nombre de jours de vacance des lits de soins de longue durée, du nombre de jours-résidents de lits réservés aux soins de relève de courte durée et du nombre de jours-résidents visés pour des lits de soins de longue durée est calculé annuellement pour chaque foyer par le ministère ou Santé Ontario.
7.3.2 Financement fondé sur le nombre réel de jours-résidents
Lits de soins de longue durée
Sous réserve des exceptions énoncées ci-dessous, un foyer de soins de longue durée qui n’atteint pas le nombre de jours-résidents visés pour des lits de soins de longue durée du foyer, ou cible d’occupation, sera financé selon le nombre de jours-résidents réel pour des séjours de longue durée.
7.3.2.1 Sous réserve du respect des conditions précisées à la section 7.3.2.2, les exceptions suivantes à la règle générale selon laquelle un foyer de soins de longue durée qui n’atteint pas le nombre cible de jours-résidents pour des lits de soins de longue durée du foyer sera financé uniquement en fonction de son nombre réel de jours-résidents pour des séjours de longue durée s’appliquent :
- si le nombre de jours de vacance des lits de soins de longue durée du foyer de soins de longue durée est supérieur à 3 % et inférieur ou égal à 6 % du nombre maximal de jours-résidents, le foyer sera financé en fonction du nombre réel de jours-résidents plus, et sous réserve du respect des conditions énoncées au paragraphe 7.3.2.2, 2 % de son nombre maximal de jours-résidents pour chaque trimestre applicable
- si le nombre de jours de vacance des lits de soins de longue durée du foyer de soins de longue durée est supérieur à 6 % et inférieur ou égal à 10 % du nombre maximal de jours-résidents, le foyer sera financé en fonction du nombre réel de jours-résidents plus, et sous réserve du respect des conditions énoncées au paragraphe 7.3.2.2, 1 % de son nombre maximal de jours-résidents pour chaque trimestre applicable
7.3.2.2 Depuis le 1 juillet 2020, pour chaque trimestre d’une année civile qui commence le 1 janvier et se termine le 31 décembre, un foyer de soins de longue durée sera visé par l’une des deux exceptions susmentionnées au paragraphe 7.3.2.1 uniquement si,
au plus tard le dernier jour ouvrable du trimestre, le foyer de soins de longue durée ne fait pas l’objet :
- d’une suspension de l’admission ordonnée par le directeur en vertu de l’article 56 de la Loi de 2021 sur le redressement des soins de longue durée
- d’une directive obligatoire de la gestion émise par le directeur en vertu du paragraphe 157 (1) de la Loi de 2021 sur le redressement des soins de longue durée, sauf si :
- le titulaire de permis a retenu les services d'une société de gestion jugée acceptable par le directeur
- le titulaire de permis s'est conformé à tous les autres ordres donnés par le directeur en ce qui concerne le foyer
- d’une ordonnance révoquant leur permis en vertu de l’article 157 de la Loi de 2021 sur le redressement des soins de longue durée
- d’une ordonnance en cours du directeur découlant d’une mesure visant à faire appliquer la loi, mais qui ne comprend pas d’ordonnance du directeur découlant d’un processus d’appel (par exemple, un examen du directeur)
Si la section 7.6.1 ou la section 7.6.4 s’applique au foyer de soins de longue durée, le nombre maximal de jours-résidents exclut alors les jours d’orientation du personnel, les jours de période d’occupation et les jours de protection en cas de réduction de l’occupation pour le calcul des exceptions 1 et 2 de la section 7.3.2.1, le cas échéant.
Lorsqu’un foyer de soins de longue durée est financé en vertu de l’exception 1 ou 2 de la section 7.3.2.1, selon le cas, le financement ne dépassera pas le financement fondé sur le nombre maximal de jours-résidents.
7.3.2.3 Si l’exception 1 ou 2 de la section 7.3.2.1 s’applique à un foyer de soins de longue durée et que toutes les conditions sont remplies, toute référence au financement en fonction du nombre réel de jours-résidents ou de l’occupation réelle dans le financement d’un foyer de soins de longue durée et la politique de gestion financière applicable à ce foyer sera réputée être les jours-résidents réels ou l’occupation réelle plus le 1 % ou le 2 % applicable du maximum de jours-résidents, sauf les jours d’orientation du personnel, les jours de période d’occupation et les jours de protection en cas de réduction de l’occupation, pour la durée où les conditions de cette exception sont remplies.
7.3.3 Foyers de soins de longue durée exploitant au plus 64 lits de longue durée autorisés ou approuvés
La section 7.3.2 s’applique, sauf dans les cas suivants :
7.3.3.1 Un foyer de soins de longue durée qui exploite au plus 64 lits de soins de longue durée autorisés ou approuvés, verra les enveloppes SIP, SPS et des SN financées en fonction du nombre maximal de jours-résidents
Nota : Lorsqu’il existe un programme de relève de courte durée, le lit de relève de courte durée est compté comme un lit de longue durée.
7.3.3.2 Sous réserve de la section 7.3.3.1, en cas de changement en cours d’année du nombre de lits dans un foyer de soins de longue durée, comme approuvé par le ministère conformément à la Loi de 2021 sur le redressement des soins de longue durée, le nombre de lits autorisés ou approuvés est déterminé en divisant le nombre maximal de jours-résidents par le moindre de 365 jours (366 jours pour les années bissextiles) ou le nombre de jours durant lesquels les lits sont en service du 1 janvier au 31 décembre.
Sous réserve de la section 7.3.3.1, les exceptions 1 et 2 de la section 7.3.2.1. sont remplacées par ce qui suit :
- Si le nombre de jours de vacance des lits de soins de longue durée du foyer de soins de longue durée est supérieur à 3 % et inférieur ou égal à 6 % du nombre maximal de jours-résidents, l’enveloppe AS sera financée en fonction du nombre réel de jours-résidents du foyer de soins de longue durée plus, et sous réserve du respect des conditions énoncées au paragraphe 7.3.2.2, 2 % de son nombre maximal de jours-résidents pour chaque trimestre applicable.
- Si les jours de vacance des lits de soins de longue durée du foyer de soins de longue durée sont supérieurs à 6 % et inférieurs ou égaux à 10 % du nombre maximal de jours-résidents, l’enveloppe AS sera financée en fonction du nombre réel de jours-résidents du foyer de soins de longue durée plus 1 % du nombre maximal de jours-résidents pour chaque trimestre applicable, sous réserve du respect des conditions énoncées à la section 7.3.2.2.
7.3.4 Lits de soins de longue durée dans une unité spécialisée désignée
Un foyer de soins de longue durée exploitant des lits de soins de longue durée dans une unité spécialisée désignée recevra l’allocation quotidienne selon le niveau de soins en fonction des jours-résidents de soins de longue durée admissibles dans l’unité spécialisée désignée, sans égard à l’occupation réelle des lits de soins de longue durée dans l’unité spécialisée désignée du foyer.
Lorsque des lits de long séjour de l’unité spécialisée désignée s’appliquent, le calcul servant à déterminer le nombre cible de jours-résidents de soins de longue durée soustraira les jours-résidents de soins de longue durée admissibles dans l’unité spécialisée désignée du nombre maximal de jours-résidents. Le calcul suivant s’applique :
Nombre maximum de jours-résidents − (Nombre de jours de vacance des lits de soins de longue durée admissibles + Nombre de jours-résidents des lits de soins de longue durée de l’unité spécialisée désignée admissibles + Nombre de jours de protection en cas de réduction du taux d’occupation) = Nombre de jours-résidents visé pour des lits de soins de longue durée
Où le nombre de jours-résidents des lits de soins de longue durée de l’unité spécialisée désignée admissibles signifie le nombre de jours-lits de longue durée de l’unité spécialisée désignée que le ministère financera au foyer. Il s’agit du nombre de lits approuvés d’un programme de séjour de longue durée en vigueur dans un programme d’unité spécialisée multiplié par le nombre de jours au cours de la période considérée.
- Jours de vacance des lits de soins de longue durée admissibles
Le nombre de jours d’alitement de longue durée que le ministère ou Santé Ontario permettra à titre de vacances, pour lesquels un financement est offert. Les jours de vacances de longue durée admissibles actuels sont fixés à 3 % du nombre maximal de jours-résidents du foyer, moins les jours-résidents des lits de soins de longue durée de l’unité spécialisée désignée admissibles.
Exemple
Jours de vacances de longue durée admissibles = 0,03 × (nombre maximal de jours-résidents moins les jours-résidents des lits de soins de longue durée de l’unité spécialisée désignée admissibles, le cas échéant.)
Les lits de soins de longue durée de l’unité spécialisée désignée sont exclus de la section 7.3.2, et la section 7.3.3 et chaque référence au nombre maximal de jours-résidents dans ces sections excluront les jours-résidents des lits de soins de longue durée de l’unité spécialisée désignée admissibles.
Voir la section 7.8, Exemple 3 - Cibles d’occupation pour un foyer de soins de longue durée pourvu de 98 lits pour des séjours de longue durée et de deux lits de soins de longue durée dans une unité spécialisée désignée pour déterminer le nombre cible de jours de séjour de longue durée lorsque des lits de long séjour à l’unité spécialisée désignée s’appliquent.
7.3.5 Lits réservés aux soins de relève de courte durée
Les jours-résidents de lits réservés aux soins de relève de courte durée admissibles sont soustraits dans le calcul du nombre cible de jours de séjour de longue durée du foyer. Plus précisément, lorsqu’il y a un programme de soins de relève de courte durée, le nombre de jours-résidents approuvé pour ce programme sera séparé du taux de vacance permis de 3 %.
Les lits réservés aux soins de relève de courte durée reçoivent l’allocation quotidienne selon le niveau de soins en fonction du nombre de jours-résidents pour des lits de soins de relève de courte durée, peu importe le taux d’occupation réel. Cela signifie que les lits réservés aux soins de relève de courte durée ne doivent donc pas atteindre une cible de jours-résidents précise pour faire l’objet d’un financement complet.
7.4 Financement fondé sur le nombre de jours-résidents pour les lits de soins de courte durée provisoires
7.4.1 Financement fondé sur le nombre de jours-résidents visé pour les lits de soins de courte durée provisoires
Le nombre maximal de jours-résidents et les cibles d’occupation pour les lits de soins de courte durée provisoires sont calculés et surveillés séparément des autres lits dans un foyer. Afin de recevoir l’allocation quotidienne selon le niveau de soins en fonction de l’occupation complète, le taux réel d’occupation pour les lits de soins de courte durée provisoires ne doit pas être inférieur au nombre de jours-résidents visé pour les lits de soins de courte durée provisoires du foyer.
Pour établir le nombre de jours-résidents visé pour les lits de soins de courte durée provisoires d’un foyer, le calcul suivant est utilisé :
Nombre maximal de jours-résidents pour les lits de soins de courte durée provisoires − nombre de jours de vacance des lits de soins de courte durée provisoires = nombre de jours-résidents visé pour les lits de soins de courte durée provisoires
- Jours de vacance de courte durée provisoires admissibles
Nombre de jours d’alitement en soins de courte durée provisoires que le ministère ou Santé Ontario permettra à titre de vacance pour lesquels un financement est octroyé. Le nombre de jours de vacance de courte durée provisoires admissibles est actuellement fixé à 10 % du nombre maximal de jours-résidents de courte durée provisoires du foyer.
Exemple
Nombre de jours de vacance de courte durée provisoires admissibles = (0,10 × le nombre maximal de jours-résidents de courte durée provisoires) + le nombre de jours-résidents crédités en raison d’éclosions.
- Nombre maximal de jours-résidents pour les lits de soins de courte durée provisoires :
Le nombre maximal de jours de séjour de courte durée pour un foyer est calculé en multipliant le nombre de lits provisoires de courte durée en service (capacité d’exploitation) dans le foyer par le nombre de jours dans la période considérée.
La capacité d’exploitation ne doit pas dépasser le nombre de lits provisoires autorisés ou approuvés dans un foyer. Dans certains cas, le nombre de lits provisoires en service dans le foyer varie au cours de l’année, p. ex. lors de rénovations, d’agrandissements ou de réductions d’effectifs du foyer.
Si deux résidents ou plus occupent un lit la même journée, un seul jour-résident est compté.
- Nombre de jours-résidents visé pour les lits de soins de courte durée provisoires
Nombre minimal de jours-résidents pendant lequel le titulaire de permis doit offrir un service aux résidents occupant des lits provisoires pour des séjours de courte durée pour recevoir un financement selon le nombre maximal de jours-résidents pour les lits de soins de courte durée provisoires dans le foyer. Le nombre de jours-résidents visé pour les lits de soins de courte durée provisoires est communément appelé « cible d’occupation de lits de soins de courte durée provisoires ».
Le ministère ou Santé Ontario calcule chaque année pour chaque foyer le nombre total maximal de jours-résidents de courte durée provisoires, de jours de vacances de courte durée admissibles et de jours-résidents de courte durée provisoires visés.
7.4.2 Financement fondé sur le nombre de jours-résidents réel pour les lits de soins de courte durée provisoires
Si un foyer n’atteint pas le nombre de jours-résidents visé pour les lits de soins de courte durée provisoires, le financement sera fondé sur le nombre réel de jours-résidents pour les lits de soins de courte durée provisoires.
7.5 Financement fondé sur le nombre maximal de jours-résidents de convalescence
Les lits de soins de convalescence des foyers de soins de longue durée en exploitation recevront 100 % de l’allocation quotidienne de base et 100 % de la subvention supplémentaire en fonction du nombre maximal de jours-résidents de convalescence, peu importe l’occupation réelle des lits de soins de convalescence dans le foyer, où :
Subvention supplémentaire
Une subvention supplémentaire versée pour les lits de soins de convalescence désignés
Veuillez consulter le Résumé des allocations quotidiennes selon le niveau de soins dans les foyers de soins de longue durée pour connaître le montant précis du financement qui constitue la subvention supplémentaire à la date précisée et l’affectation de la subvention aux enveloppes SIP, SPS et AS. Les montants des subventions supplémentaires sont fixés par le ministère et sont mis à jour de temps à autre.
Allocation quotidienne de base selon le niveau de soins
La subvention quotidienne totale déterminée par le ministère en vigueur pendant la période visée qui comprend les quatre enveloppes budgétaires du modèle de financement actuel (Services de soins infirmiers et de soins personnels, Services des programmes et de soutien, Soutien nutritionnel et Autres services). Les allocations quotidiennes de base selon le niveau de soins représentent le montant quotidien qui n’a pas été modifié par un rajustement de l’Indice de la charge des cas (ICC).
Nombre maximal de jours-résidents en soins de convalescence
Le nombre maximal de jours-résidents en soins de convalescence d’un foyer est calculé en multipliant le nombre de lits de soins de convalescence en service (capacité d’exploitation) dans le foyer par le nombre de jours de la période considérée.
La capacité d’exploitation ne doit pas dépasser le nombre de lits autorisés ou approuvés dans le foyer. Dans certains cas, le nombre de lits en service dans le foyer varie au cours de l’année, par exemple s’il y a des rénovations, des agrandissements ou une réduction des effectifs dans le foyers de soins de longue durée.
Si deux résidents ou plus occupent un lit la même journée, un seul jour-résident est compté.
7.6 Rajustements des cibles d’occupation
7.6.1 Lits nouveaux et réaménagés – Orientation du personnel et période d’occupation
Pour plus de détails, voir les Lignes directrices sur les taux d’occupation des établissements de soins de longue durée nouveaux et réaménagés « D ».
7.6.2 Orientation du personnel et période d’occupation des lits
Pour plus de détails, veuillez consulter les Lignes directrices sur les taux d’occupation des nouveaux lits provisoires de soins de longue durée.
7.6.3 Suspension de l’admission en raison d’éclosions
En cas d’éclosion d’une maladie transmissible, un médecin hygiéniste ou son délégué peut recommander que toute partie d’un foyer de soins de longue durée soit fermée. Le médecin hygiéniste peut également rendre une ordonnance en vertu de la Loi sur la protection et la promotion de la santé exigeant qu’un FSLD ou toute partie de celui-ci soit fermé. Toute recommandation ou ordonnance de ce genre peut faire en sorte qu’un lit ou des lits ne soient pas occupés ou disponibles pour occupation.
Pendant la période où un ou plusieurs lits ne sont pas disponibles pour occupation en raison d’une recommandation ou d’une ordonnance concernant l’éclosion d’une maladie transmissible, le nombre de jours-résidents au foyer peut être affecté de façon négative. Selon l’admissibilité, le ministère ou Santé Ontario peut accorder des crédits de jours-résidents dans le calcul de la cible d’occupation d’un foyer.
Admissibilité
Les critères suivants s’appliquent à l’admissibilité aux crédits de jours-résidents en vertu de la présente politique :
- dans le cas d’une fermeture totale du foyer, le titulaire de permis doit l’avoir fait conformément à une ordonnance du médecin hygiéniste du conseil de santé et fournir les documents requis
- dans le cas d’une fermeture partielle (p. ex. une aile, un plancher ou une zone résidentielle), le titulaire de permis doit l’avoir fait conformément à une ordonnance ou à une recommandation du médecin hygiéniste ou sur la recommandation d’un inspecteur de la santé publique ou d’une infirmière en santé publique du conseil sanitaire (à titre de délégué du médecin hygiéniste) et fournir les documents requis
Application des crédits de jours-résidents
Si le titulaire de permis satisfait aux critères d’admissibilité prévus à la section 7.6.3, le ministère peut accorder des crédits de jours-résidents dans le calcul de l’objectif d’occupation d’une habitation aux fins de la détermination de la subvention comme suit :
- dans le cas des postes vacants résultant de l’indisponibilité d’un ou de plusieurs lits en raison d’une ordonnance ou d’une recommandation, le ministère peut accorder des crédits de jours-résidents pour ce ou ces lits à compter de la date de chaque poste vacant dans le délai précisé dans l’ordonnance ou la recommandation jusqu’à la fin de la période en question
- aucun crédit n’est accordé pour les vacances au foyer qui existaient avant l’ordonnance ou la recommandation. Toutefois, le ministère peut accorder des crédits de jours-résidents aux nouveaux résidents potentiels qui, selon leur choix de placement, auraient pu être placés dans le foyer après le début de l’ordonnance ou de la recommandation, mais qui n’ont pas été admis
La présente politique ne s’applique pas aux lits inoccupés qui ne se trouvent pas dans un secteur du foyer visé par l’ordonnance ou la recommandation.
Financement pendant la suspension de l’admission en raison d’éclosions
Le nombre total de jours crédités, déterminé conformément à la présente politique, sera ajouté aux jours d’inoccupation admissibles afin de déterminer si le foyer a atteint sa cible de jours-résidents de longue durée ou de jours-résidents de courte durée provisoires. Une augmentation du nombre de jours d’inoccupation admissibles se traduira par une diminution du nombre cible de jours-résidents d’un montant égal au nombre total de jours crédités. Le rajustement du calcul cible aura lieu au moment du rapprochement global.
Documents requis
Pour recevoir les crédits de jours-résidents décrits ci-dessus, le titulaire de permis doit soumettre les documents suivants à la Direction de la gestion financière (DGF) du ministère le plus tôt possible après la fin d’une période d’éclosion et au plus tard à la date fixée par le ministère ou Santé Ontario :
- formulaire des lits vacants
- une copie de ce formulaire est disponible. Veuillez prendre contact avec LTC.info@ontario.ca pour obtenir de plus amples renseignements
- les documents confirmant que le ou les lits n’étaient pas disponibles pour occupation
- une copie de l’ordonnance du médecin hygiéniste
- lorsqu’une recommandation a été faite, une lettre du médecin hygiéniste, de l’inspecteur de la santé publique ou de l’infirmière de la santé publique qui avait le pouvoir de faire la recommandation confirmant la partie précise du foyer qui doit être fermée et la durée pour laquelle cette partie doit demeurer fermée
- lettre(s) du coordonnateur de placement
- la ou les lettres doivent vérifier s’il y a des résidents potentiels qui figuraient sur la liste d’attente du foyer avant la date d’entrée en vigueur de l’ordonnance ou de la recommandation et qui auraient pu être admis pendant la période prévue dans l’ordonnance ou la recommandation
- une copie du modèle de la lettre du coordonnateur de placement est disponible. Veuillez prendre contact avec LTC.info@ontario.ca obtenir de plus amples renseignements.
Veuillez noter que les exigences en matière de documentation énoncées ci-dessus peuvent s’ajouter à d’autres exigences en matière de rapports établies par le ministère ou Santé Ontario.
7.6.4 Période de protection contre la réduction de l’occupation
Dans certaines circonstances, un foyer peut être approuvé pour une période de protection de réduction de l’occupation pendant laquelle des règles d’occupation et de financement modifiées s’appliquent. Veuillez consulter la Politique sur la protection de la réduction de l’occupation des foyers de soins de longue durée, en ligne à LTCHomes.net, pour plus de détails sur ces règles. Afin de calculer les cibles d’occupation du foyer, les jours d’alitement pour lesquels une protection en cas de réduction du taux d’occupation seront soustraits du calcul de la cible d’occupation du foyer. De plus, les jours de vacance autorisés excluront aussi les jours de protection en cas de réduction du taux d’occupation dans le calcul du nombre de jours-résidents visé pour l es foyers sujets à une période de protection en cas de réduction du taux d’occupation (voyez ci-dessous la définition modifiée des jours de vacance autorisés pour chaque calcul, selon le cas).
Pour déterminer le nombre de jours-résidents visé pour des lits de soins de longue durée pour le foyer avec une période de protection en cas de réduction du taux d’occupation, le calcul suivant est utilisé :
Nombre maximum de jours-résidents − (nombre de jours de vacance des lits de soins de longue durée + nombre de jours-résidents des lits de soins de relève de courte durée + nombre de jours de protection en cas de réduction du taux d’occupation) = nombre de jours-résidents visé pour des lits de soins de longue durée où le nombre de jours de vacance des lits de soins de longue durée = 0,03 × (nombre maximum de jours-résidents = nombre de jours de protection en cas de réduction du taux d’occupation)
Pour déterminer le nombre de jours-résidents visé pour des lits de soins de courte durée provisoires pour le foyer avec une période de protection en cas de réduction du taux d’occupation, le calcul suivant est utilisé :
Nombre maximum de jours-résidents pour des lits de soins de courte durée provisoires − (nombre de jours de vacance des lits de soins de courte durée provisoires + nombre de jours de protection en cas de réduction du taux d’occupation) = nombre de jours-résidents visé pour des lits de soins de courte durée provisoires où le nombre de jours de vacance des lits de soins de courte durée provisoires = 0,10 × (nombre maximum de jours-résidents pour des lits de soins de courte durée provisoires − nombre de jours de protection en cas de réduction du taux d’occupation)
7.7 Règles de rapprochement
La présente politique doit être lue de concert avec les modalités de financement quotidien selon le niveau de soins contenues dans la présente politique, la Politique sur les dépenses admissibles pour les foyers de soins de longue durée et la Politique de rapprochement et de recouvrement des FSLD, entre autres. En plus des règles relatives aux cibles d’occupation, le financement est également soumis à d’autres conditions de financement.
7.8 Exemples : Calcul des cibles d’occupation aux fins du financement
Exemple 1 - Cibles d’occupation pour un foyer de soins de longue durée de 100 lits de longue durée
Le nombre cible de jours-résidents pour un foyer de 100 lits de longue durée (dont aucun n’est un lit de longue durée d’une unité spécialisée désignée) serait de 35 405.
Formule
Maximum de jours-résidents − (nombre de jours de vacance des lits de soins de longue durée + nombre de jours-résidents de lits réservés aux soins de relève de courte durée) = nombre de jours-résidents visés pour des lits de soins de longue durée
36 500 − (1 095 + 0) = 35 405
Calcul
- le nombre maximal de jours-résidents est de 36 500 (100 lits × 365 jours)
- le nombre de jours de vacances de longue durée admissibles correspond à 3 % du nombre maximal de jours-résidents = 1 095 (36 500 × 0,03)
- le nombre de jours-résidents des lits de soins de relève de courte durée est de 0 (le foyer n’a aucun lit réservé aux soins de relève pour des séjours de courte durée)
- le nombre cible de jours-résidents de longue durée est de 36 500 − 1 095 = 35 405
Exemple 2 - Cibles d’occupation pour un foyer de soins de longue durée pourvu de 98 lits pour des séjours de longue durée et de deux lits réservés aux soins de relève pour des séjours de courte durée
Le nombre de jours-résidents visé pour un foyer pourvu de 98 lits pour des séjours de longue durée pour un foyer de 98 lits (dont aucun n’est un lit d’une unité spécialisée désignée) et de deux lits réservés aux soins de relève pour des séjours de courte durée est de 34 675
Formule
Maximum de jours-résidents − (nombre de jours de vacance des lits de soins de longue durée + nombre de jours-résidents de lits réservés aux soins de relève de courte durée) = nombre de jours-résidents visés pour des lits de soins de longue durée
36 500 − (1 095 + 730) = 34 675
Calcul
- le nombre maximal de jours-résidents est de 36 500 (100 lits × 365 jours)
- le nombre de jours de vacances de longue durée admissibles correspond à 3 % du nombre maximal de jours-résidents = 1 095 (36 500 × 0,03)
- le nombre de jours de répit de courte durée admissibles est de 730 (2 × 365)
- le nombre cible de jours-résidents pour les lits de soins de longue durée est de 36 500 − (1 095 + 730) = 34 675
Exemple 3 - Cibles d’occupation pour un foyer de soins de longue durée pourvu de 98 lits pour des séjours de longue durée et de deux lits de soins de longue durée dans une unité spécialisée désignée
Le nombre de jours-résidents visé pour un foyer pourvu de 98 lits pour des séjours de longue durée pour un foyer de 98 lits et 2 lits de longue d’une unité spécialisée désignée est de 34 697.
Formule
Nombre maximal de jours-résidents − (nombre permis de jours de vacances de longue durée + nombre permis de jours-résidents de soins de longue durée d’une unité spécialisée désignée) = nombre cible de jours-résidents de soins de longue durée
36 500 − (1 073 + 730) = 34 697
Calcul
- le nombre maximal de jours-résidents est de 36 500 (100 lits × 365 jours)
- le nombre de jours de vacances de longue durée admissibles correspond à 3 % de (nombre maximal de jours-résidents moins les jours-résidents de longue durée admissibles de l’unité spécialisée désignée) = 1 073 (0,03 × [36 500 − 730])
- le nombre de jours-résidents de longue durée admissibles de l’unité spécialisée désignée est de 730 (2 × 365)
- le nombre cible de jours-résidents pour les lits de soins de longue durée est de 36 500 − (1 073 + 730) = 34 697
Annexe A : Présentation du modèle RUG-III 34
Il y a deux éléments dans un système de la charge des cas : un système de regroupement et un système de pondération
- groupes d’utilisation des ressources (RUGs) - le système de regroupement combine des résidents semblables en fonction de leur état de santé, des activités de la vie quotidienne, etc.
- indice de la charge des cas (ICC) - le système de pondération compare l’utilisation relative des ressources dans chaque groupe
Pour le secteur des soins de longue durée de l’Ontario, le ministère utilise actuellement le RUG-III 34 comme système de regroupement et l'ICC associé comme système de pondération.
- il y a 7 catégories dans les 34 RUGs
- le groupe RUG affecté à une évaluation est basé sur les conditions médicales déclarées par les résidents, les activités de la vie quotidienne, les soins infirmiers de réadaptation et la thérapie
7 catégories cliniques hiérarchiques
| Catégorie RUG-III plus | Règles d'attribution de la catégorie | Valeurs d'attribution | Groupe RUG-III |
|---|---|---|---|
| 1 - Soins complémentaires | Traitements et AVQ | 0 à 1 | SE1 |
| 1 - Soins complémentaires | Traitements et AVQ | 2 à 3 | SE2 |
| 1 - Soins complémentaires | Traitements et AVQ | 4 à 5 | SE3 |
| 2 - Réadaptation spécialisée | Intensité et AVQ | 4 à 9 | RAA |
| 2 - Réadaptation spécialisée | Intensité et AVQ | 10 à 13 | RAB |
| 2 - Réadaptation spécialisée | Intensité et AVQ | 14 à 16 | RAC |
| 2 - Réadaptation spécialisée | Intensité et AVQ | 17 à 18 | RAD |
| 3 - Soins spéciaux | AVQ | 7 à 14 | SSA |
| 3 - Soins spéciaux | AVQ | 15 à 16 | SSB |
| 3 - Soins spéciaux | AVQ | 17 à 18 | SSC |
| 4 - Soins cliniques complexes | AVQ | 4 à 11 sans dépression | CA1 |
| 4 - Soins cliniques complexes | AVQ | 4 à 11 avec dépression | CA2 |
| 4 - Soins cliniques complexes | AVQ | 12 à 16 sans dépression | CB1 |
| 4 - Soins cliniques complexes | AVQ | 12 à 16 avec dépression | CB2 |
| 4 - Soins cliniques complexes | AVQ | 17 à 18 sans dépression | CC1 |
| 4 - Soins cliniques complexes | AVQ | 17 à 18 avec dépression | CC2 |
| 5 - Déficiences cognitives | AVQ | 4 à 5 soins infirmiers de réadaptation 0 à 1 | IA1 |
| 5 - Déficiences cognitives | AVQ | 4 à 5 soins infirmiers de réadaptation 2 plus | IA2 |
| 5 - Déficiences cognitives | AVQ | 6 à 10 soins infirmiers de réadaptation 0 à 1 | IB1 |
| 5 - Déficiences cognitives | AVQ | 6 à 10 soins infirmiers de réadaptation 2 plus | IB2 |
| 6 - Troubles du comportement | AVQ | 4 à 5 soins infirmiers de réadaptation 0 à 1 | BA1 |
| 6 - Troubles du comportement | AVQ | 4 à 5 soins infirmiers de réadaptation 2 plus | BA2 |
| 6 - Troubles du comportement | AVQ | 6 à 10 soins infirmiers de réadaptation 0 à 1 | BB1 |
| 6 - Troubles du comportement | AVQ | 6 à 10 soins infirmiers de réadaptation 2 plus | BB2 |
| 7 - Fonctions physiques réduites | AVQ | 4 à 5 soins infirmiers de réadaptation 0 à 1 | PA1 |
| 7 - Fonctions physiques réduites | AVQ | 4 à 5 soins infirmiers de réadaptation 2 plus | PA2 |
| 7 - Fonctions physiques réduites | AVQ | 6 à 8 soins infirmiers de réadaptation 0 à 1 | PB1 |
| 7 - Fonctions physiques réduites | AVQ | 6 à 8 soins infirmiers de réadaptation 2 plus | PB2 |
| 7 - Fonctions physiques réduites | AVQ | 9 à 10 soins infirmiers de réadaptation 0 à 1 | PC1 |
| 7 - Fonctions physiques réduites | AVQ | 9 à 10 soins infirmiers de réadaptation 2 plus | PC2 |
| 7 - Fonctions physiques réduites | AVQ | 11 à 15 soins infirmiers de réadaptation 0 à 1 | PD1 |
| 7 - Fonctions physiques réduites | AVQ | 11 à 15 soins infirmiers de réadaptation 2 plus | PD2 |
| 7 - Fonctions physiques réduites | AVQ | 16 à 18 soins infirmiers de réadaptation 0 à 1 | PE1 |
| 7 - Fonctions physiques réduites | AVQ | 16 à 18 soins infirmiers de réadaptation 2 plus | PE2 |
- Chaque évaluation est examinée afin de déterminer lequel des 34 groupes RUG pourrait s’appliquer
- Plus d’un groupe RUG peut s’appliquer à chaque évaluation
- L’évaluation de chaque résident est assignée au groupe RUG le mieux pondéré pour lequel il est qualifié en fonction des critères suivants
- l’état de santé déclaré,
- les activités de la vie quotidienne (AVQ)
- les soins infirmiers de réadaptation et la thérapie.
- Le groupe RUG affecté à une évaluation est basé sur les ressources utilisées pendant la période d’observation de l’évaluation (et non sur les ressources requises).
- Toutes les évaluations des résidents servent à déterminer l’ICC d’un foyer.
- Les catégories cliniques du tableau des catégories cliniques hiérarchiques sont de nature hiérarchique soins complémentaires avec le groupe RUG le mieux pondéré et fonctions physiques réduites avec le groupe RUG le moins bien pondéré.
Catégories cliniques - groupes RUG et poids
| RUG-III 34 | Poids (2009) |
|---|---|
| SE3 | 1,9422 |
| SE2 | 1,591 |
| SE1 | 1,446 |
| RUG-III 34 | Poids (2009) |
|---|---|
| RAD | 1,6125 |
| RAC | 1,3492 |
| RAB | 1,1973 |
| RAA | 1,0167 |
| RUG-III 34 | Poids (2009) |
|---|---|
| SSC | 1,402 |
| SSB | 1,3189 |
| SSA | 1,2135 |
| RUG-III 34 | Poids (2009) |
|---|---|
| CC2 | 1,3794 |
| CC1 | 1,277 |
| CB2 | 1,1905 |
| CB1 | 1,1161 |
| CA2 | 1,0683 |
| CA1 | 0,9413 |
| RUG-III 34 | Poids (2009) |
|---|---|
| IB2 | 0,9729 |
| IB1 | 0,9469 |
| IA2 | 0,7561 |
| IA1 | 0,7177 |
| RUG-III 34 | Poids (2009) |
|---|---|
| BB2 | 0,9388 |
| BB1 | 0,817 |
| BA2 | 0,7036 |
| BA1 | 0,6327 |
| RUG-III 34 | Poids (2009) |
|---|---|
| PE2 | 1,1291 |
| PE1 | 1,1063 |
| PD2 | 0,9959 |
| PD1 | 0,9718 |
| PC2 | 0,9095 |
| PC1 | 0,8429 |
| PB2 | 0,7116 |
| PB1 | 0,7016 |
| PA2 | 0,6452 |
| PA1 | 0,6308 |
| RUG-III 34 | Poids (2009) |
|---|---|
| SE3 | 1,9422 |
| SE2 | 1,591 |
| SE1 | 1,446 |
| RUG-III 34 | Poids (2009) |
|---|---|
| RAD | 1,6125 |
| RAC | 1,3492 |
| RAB | 1,1973 |
| RAA | 1,0167 |
| RUG-III 34 | Poids (2009) |
|---|---|
| SSC | 1,402 |
| SSB | 1,3189 |
| SSA | 1,2135 |
| RUG-III 34 | Poids (2009) |
|---|---|
| CC2 | 1,3794 |
| CC1 | 1,277 |
| CB2 | 1,1905 |
| CB1 | 1,1161 |
| CA2 | 1,0683 |
| CA1 | 0,9413 |
| RUG-III 34 | Poids (2009) |
|---|---|
| IB2 | 0,9729 |
| IB1 | 0,9469 |
| IA2 | 0,7561 |
| IA1 | 0,7177 |
| RUG-III 34 | Poids (2009) |
|---|---|
| BB2 | 0,9388 |
| BB1 | 0,817 |
| BA2 | 0,7036 |
| BA1 | 0,6327 |
| RUG-III 34 | Poids (2009) |
|---|---|
| PE2 | 1,1291 |
| PE1 | 1,1063 |
| PD2 | 0,9959 |
| PD1 | 0,9718 |
| PC2 | 0,9095 |
| PC1 | 0,8429 |
| PB2 | 0,7116 |
| PB1 | 0,7016 |
| PA2 | 0,6452 |
| PA1 | 0,6308 |
Annexe B : Calcul de l'indice de la charge des cas (ICC) du foyer
Exemple de calcul de l'indice de la charge des cas du foyer.
| Catégorie clinique | Hiérarchie | RUG-III 34 | Poids | Jours d'évaluation déclarés | Jours-patients pondérés par RUG (RWPD) fondés sur les jours d'évaluation déclarés |
|---|---|---|---|---|---|
| 1 -Soins complémentaires | 1 | SE3 | 1,9422 | 201 | 390 |
| 1 -Soins complémentaires | 2 | SE2 | 1,5910 | 358 | 570 |
| 1 -Soins complémentaires | 3 | SE1 | 1,4460 | 31 | 45 |
| 2 - Réadaptation spécialisée | 4 | RAD | 1,6125 | S.O. | S.O. |
| 2 - Réadaptation spécialisée | 5 | RAC | 1,3492 | S.O. | S.O. |
| 2 - Réadaptation spécialisée | 6 | RAB | 1,1973 | S.O. | S.O. |
| 2 - Réadaptation spécialisée | 7 | RAA | 1,0167 | S.O. | S.O. |
| 3 - Soins spéciaux | 8 | SSC | 1,4020 | 2,772 | 3 886 |
| 3 - Soins spéciaux | 9 | SSB | 1,3189 | 1 690 | 2 229 |
| 3 - Soins spéciaux | 10 | SSA | 1,2135 | 1 474 | 1 789 |
| 4 - Soins cliniques complexes | 11 | CC2 | 1,3794 | 276 | 381 |
| 4 - Soins cliniques complexes | 12 | CC1 | 1,2770 | 1 507 | 1 924 |
| 4 - Soins cliniques complexes | 13 | CB2 | 1,1905 | 1 330 | 1 583 |
| 4 - Soins cliniques complexes | 14 | CB1 | 1,1161 | 1 944 | 2 170 |
| 4 - Soins cliniques complexes | 15 | CA2 | 1,0683 | 1 295 | 1 383 |
| 4 - Soins cliniques complexes | 16 | CA1 | 0,9413 | 1 632 | 1 536 |
| 5 - Déficiences cognitives | 17 | IB2 | 0,9729 | S.O. | S.O. |
| 5 - Déficiences cognitives | 18 | IB1 | 0,9469 | 4 779 | 4 525 |
| 5 - Déficiences cognitives | 19 | IA2 | 0,7561 | S.O. | S.O. |
| 5 - Déficiences cognitives | 20 | IA1 | 0,7177 | 2 549 | 1 829 |
| 6 - Troubles du comportement | 21 | BB2 | 0,9388 | S.O. | S.O. |
| 6 - Troubles du comportement | 22 | BB1 | 0,8917 | 827 | 737 |
| 6 - Troubles du comportement | 23 | BA2 | 0,7036 | S.O. | S.O. |
| 6 - Troubles du comportement | 24 | BA1 | 0,6327 | 203 | 128 |
| 7 - Fonctions physiques réduites | 25 | PE2 | 1,1291 | S.O. | S.O. |
| 7 - Fonctions physiques réduites | 26 | PE1 | 1,1063 | 14 092 | 15 590 |
| 7 - Fonctions physiques réduites | 27 | PD2 | 0,9959 | S.O. | S.O. |
| 7 - Fonctions physiques réduites | 28 | PD1 | 0,9718 | 7 537 | 7 324 |
| 7 - Fonctions physiques réduites | 29 | PC2 | 0,9095 | S.O. | S.O. |
| 7 - Fonctions physiques réduites | 30 | PC1 | 0,8429 | 381 | 321 |
| 7 - Fonctions physiques réduites | 31 | PB2 | 0,7116 | S.O. | S.O. |
| 7 - Fonctions physiques réduites | 32 | PB1 | 0,7016 | 1 589 | 1 115 |
| 7 - Fonctions physiques réduites | 33 | PA2 | 0,6452 | S.O. | S.O. |
| 7 - Fonctions physiques réduites | 34 | PA1 | 0,6308 | 4 461 | 2 814 |
| Total | S.O. | S.O. | S.O. | (A) 50 928 | (B) 52 272 |
L'indice de la charge des cas du foyer (ICC) est 1,0264 (52 272 ÷ 50 928)
Calcul
pour chaque catégorie clinique,
poids × jours d'évaluation déclarés = jours-patients pondérés par RUG (RWPD) fondés sur les jours d'évaluation déclarés
- additionner tous les jours d'évaluation déclarés (A)
- additionner tous les jours-patients pondérés par RUG (RWPD) fondés sur les jours d'évaluation déclarés
- calculer l'ICC du foyer (C = B ÷ A)
Annexe C - Coordonnateur RAI-MDS – Exigences en matière de formation et d’exploitation
Chaque foyer de soins de longue durée (FSLD) qui met en œuvre le RAI-MDS choisira un praticien de soins de santé réglementé pour le rôle de coordonnateur du RAI-MDS.
Chaque coordonnateur RAI-MDS et toute personne qui aide le coordonnateur RAI-MDS à remplir la fonction RAI-MDS doit recevoir la formation requise de l’Institut canadien d'information sur la santé (ICIS) pour mettre en œuvre l’outil RAI-MDS. Les foyers de soins de longue durée peuvent communiquer avec le bureau de la formation de l’ICIS pour obtenir un exemplaire du manuel de l’utilisateur RAI-MDS 2.0. L’ICIS offre gratuitement la formation requise sur le RAI-MDS, qui est décrite dans le feuillet d’information de l'ICIS intitulé Apprentissage et perfectionnement interRAI en soins de longue durée. Pour de plus amples renseignements sur les programmes d’éducation et de formation offerts par l’ICIS, veuillez consulter l’ICIS Soins de longue durée et Soins en hébergement ou communiquez avec l’ICIS à CCRS@cihi.ca.
Chaque foyer de soins de longue durée doit s’assurer que le ou les coordonnateurs du RAI-MDS et toute personne qui aide un coordonnateur du RAI-MDS à exécuter la fonction du RAI-MDS effectuent les évaluations de compétence du RAI-MDS sur une base annuelle.
Le ministère peut établir d’autres exigences en matière de formation en vertu de la présente politique et, à cette fin, il peut prendre des dispositions pour que la formation en ligne puisse être utilisée dans le foyer de soins de longue durée. Chaque foyer de soins de longue durée doit se conformer à ces exigences supplémentaires en matière de formation.
Chaque foyer de soins de longue durée doit se conformer à toutes les exigences applicables énoncées dans l'ERS-SLD), y compris les exigences applicables à la collecte, à l’utilisation et à la déclaration des données RAI-MDS. Les responsabilités du coordonnateur de RAI-MDS comprennent, sans toutefois s’y limiter :
- assister à toutes les séances de formation pertinentes sur le RAI-MDS
- assurer l’éducation RAI-MDS et la formation sur les applications informatiques à tous les utilisateurs RAI-MDS
- aider les utilisateurs RAI-MDS à coder correctement les évaluations et fournir un support pour la validation du codage
- Superviser le processus du RAI-MDS conformément aux politiques, aux lois et aux ententes applicables, aux normes de pratique et aux exigences interRAI (voir le Manuel de l’utilisateur RAI-MDS 2.0 de l’ICIS)
- assurer la liaison avec les fournisseurs de logiciels et les représentants concernés afin d’élaborer un plan de formation sur l’application informatique à l’intention des utilisateurs de RAI-MDS
- fournir un soutien informatique sur place à tous les utilisateurs de l’application RAI-MDS au foyer
- participation à la formation d’autoformation de l’ICIS sur l’auto-évaluation de la présentation des données
- assurer un leadership continu en matière d’éducation, d’exactitude des données, de soumission des données et d’applications informatiques du RAI-MDS
Notes en bas de page
- note de bas de page[1] Retour au paragraphe Veuillez prendre note que les lits vacants sont exclus, car ces lits ne sont pas en service.
- note de bas de page[2] Retour au paragraphe Le taux d’occupation des lits de soins de longue durée doit atteindre 97 % pour que l’allocation quotidienne selon le niveau de soins soit accordée à 100 %.
- note de bas de page[3] Retour au paragraphe À compter du 1 janvier 2019, les foyers de soins de longue durée exploitant 64 lits de longue durée ou moins recevront 100 % de l’allocation quotidienne selon le niveau de soins dans les enveloppes SIP, SPS et AC, peu importe le taux occupation réel atteint (Nota : Lorsqu’il existe un programme de relève de courte durée, le lit de relève de courte durée est compté comme un lit de longue durée).
- note de bas de page[4] Retour au paragraphe Les lits de longue durée de l’unité spécialisée désignée recevront 100 % de l’allocation quotidienne selon le niveau de soins, peu importe le taux d’occupation réel atteint.
- note de bas de page[5] Retour au paragraphe Les lits de relève de courte durée reçoivent 100 % de l’allocation quotidienne selon le niveau de soins, peu importe le taux d’occupation réel atteint.
- note de bas de page[6] Retour au paragraphe Les lits de convalescence reçoivent 100 % de l’allocation quotidienne selon le niveau de soins de base, peu importe le taux d’occupation réel atteint et 100 % de l’allocation supplémentaire, peu importe le taux d’occupation réel atteint.
- note de bas de page[7] Retour au paragraphe Les lits de soins de courte durée provisoires doivent atteindre un taux d’occupation de 90 % pour recevoir 100 % de l’allocation quotidienne selon le niveau de soins.