Progrès réalisés par rapport au Cadre ontarien pour les soins palliatifs
Renseignez-vous sur les progrès réalisés dans la mise en œuvre du Cadre ontarien pour les soins palliatifs et sur les possibilités d’amélioration.
Ministère de la Santé
4 juin 2025
Message de la vice-première ministre et ministre de la Santé
L’Ontario a instauré une vision des soins palliatifs qui permet aux personnes atteintes d’une maladie grave, ainsi qu’aux familles et aux aidants, de recevoir les soins holistiques, proactifs, opportuns et continus dont ils ont besoin pour vivre comme ils le souhaitent et pour optimiser leur qualité de vie. Cette vision a été articulée dans l’adoption de la Loi de 2020 sur les soins de compassion et du Cadre provincial des soins palliatifs (2021) qui a suivi. Depuis la publication du Cadre provincial, et grâce aux efforts collectifs de nombreuses personnes, des progrès substantiels vers l’atteinte de ses objectifs ont été réalisés.
Pour démontrer un engagement continu à améliorer l’accès aux soins palliatifs, le gouvernement de l’Ontario a fait des investissements importants, dont beaucoup sont décrits dans ce rapport. Cela comprend l’engagement à déployer davantage de lits dans les maisons de soins palliatifs dans l’ensemble de la province et un soutien opérationnel supplémentaire pour maintenir et étendre les services très utiles que ces organismes fournissent. L’élargissement de l’accès aux soins de fin de vie pour les collectivités de la province est une autre mesure prise par notre gouvernement pour fournir des soins compatissants et spécialisés aux personnes et à leurs proches.
Nous savons également que d’autres investissements, tels que ceux dans les soins à domicile et communautaires, soutiennent les services palliatifs et de fin de vie pour les personnes qui peuvent rester chez elles en maintenant la continuité des soins, la qualité de vie et en fournissant un soutien adéquat pour mourir à la maison ou dans la communauté lorsque cela est possible.
Je suis heureuse d’annoncer que le nombre d’Ontariennes et d’Ontariens ayant accès aux services de soins palliatifs a augmenté de 7,5 % entre 2021–2022 et 2023–2024. De plus, les Ontariennes et les Ontariens reçoivent non seulement des soins, mais y ont accès plus tôt. En moyenne, les personnes accèdent maintenant aux soins palliatifs un mois plus tôt pendant l’évolution de leur maladie.
Bien que nous ayons déjà accompli considérablement, il reste encore beaucoup à faire. En s’appuyant sur ce qui a été réalisé, les améliorations continues comprendront : étendre et redimensionner les pratiques efficaces dans les organismes communautaires; continuer à combler les lacunes en matière de données, y compris la saisie des expériences des soignants; et soutenir des soins culturellement adéquats et inclusifs pour les Premières Nations, les Inuits, les Métis et les Autochtones en milieu urbain, et pour les francophones et les personnes sans logement ou en situation de logement précaire, entre autres.
Au nom de tous les Ontariens et Ontariennes, j’exprime ma gratitude à tous ceux et celles qui continuent à défendre et à fournir des soins palliatifs centrés sur la personne, holistiques, proactifs, opportuns et de haute qualité qui soutiennent la qualité de vie, jusqu’à la fin de la vie.
L’honorable Sylvia Jones
Vice-première ministre et ministre de la Santé
Partie I — Introduction
Contexte
La Loi de 2020 sur les soins de compassion prévoit l’élaboration d’un Cadre provincial des soins palliatifs de l’Ontario (le « Cadre provincial ») pour favoriser un meilleur accès aux soins palliatifs à toute la population de l’Ontario. Élaboré à la suite d’une vaste consultation des parties prenantes et publié en 2021, le Cadre provincial (représenté visuellement ci- dessous) vise à améliorer la façon dont les soins palliatifs sont planifiés, dispensés et évalués dans la province. La Loi de 2020 sur les soins de compassion exige également que la ministre de la Santé prépare un rapport sur l’état des soins palliatifs dans la province, dans les trois ans suivant la publication du Cadre provincial (décembre 2024).
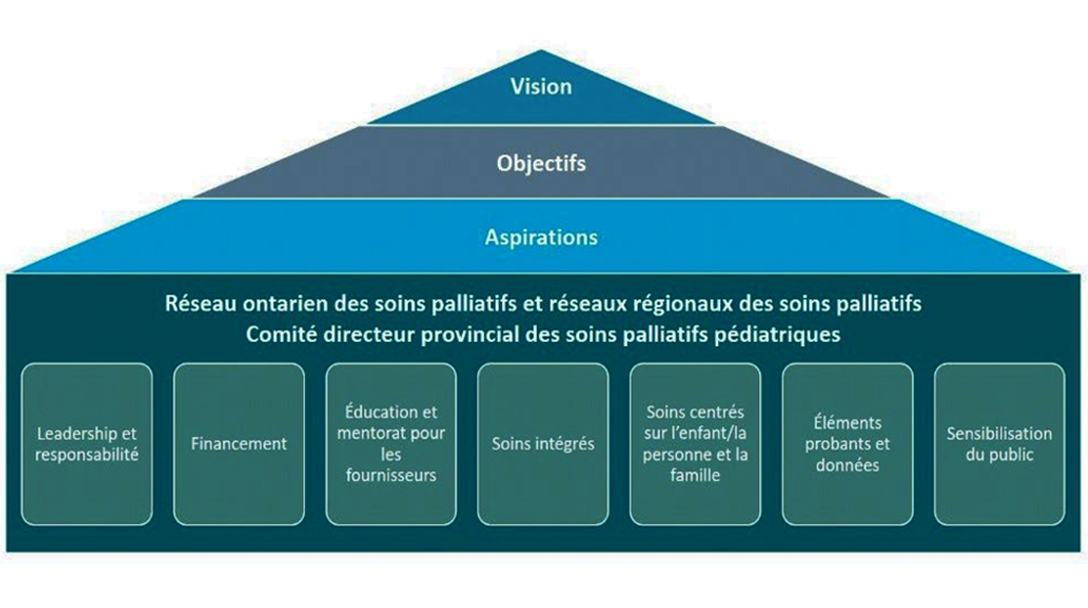
La vision centrale du Cadre provincial est la suivante :
Les adultes et les enfants atteints d’une maladie grave, ainsi que leurs familles et leurs aidants, recevront les soins et le soutien holistiques, proactifs, opportuns et continus dont ils ont besoin, tout au long de l’éventail des soins précédant et suivant le décès, pour les aider à vivre comme ils l’entendent et optimiser leur qualité de vie, leur confort, leur dignité et leur sécurité.
Ce rapport résume les progrès de l’Ontario vers la vision de succès du Cadre provincial, depuis sa publication en 2021, et les possibilités d’amélioration continue.
En quoi consiste les soins palliatifs et pourquoi sont-ils importants
Les soins palliatifs visent à soulager la souffrance et à améliorer la qualité de la vie et de la mort de chaque personne atteinte d’une maladie grave. Ils aident les personnes, leurs familles et leurs aidants à :
- dissiper les problèmes physiques, psychologiques, sociaux, spirituels et pratiques, ainsi qu’à combler les attentes, les besoins, les espoirs et les craintes qui y sont associés
- se préparer pour affronter et gérer les choix de fin de vie et le processus entourant la mort
- surmonter la perte et le chagrin
- traiter tous les problèmes courants et prévenir l’apparition de nouveaux problèmes
- promouvoir les occasions de vivre des expériences significatives et utiles, ainsi que le développement personnel et spirituel
footnote i
En Ontario, les soins palliatifs et les soins en fin de vie sont dispensés dans divers milieux et par toute une gamme de professionnels travaillant ensemble à la grandeur du système de soins de santé.
L’accès à des soins palliatifs de haute qualité profite aux personnes, à leurs familles et à leurs aidants en mettant l’accent sur la qualité de vie et en établissant des objectifs de soins axés sur ce qui est important pour eux. Un accès plus large aux soins palliatifs profite également au système de santé en veillant à ce que les soins soient gérés dans le cadre le plus approprié. Par exemple, lorsque les soins palliatifs sont dispensés dans un cadre communautaire (p. ex. au domicile des patients, dans des foyers de soins de longue durée), la probabilité de mourir à l’hôpital diminue
La prestation des soins palliatifs est souvent organisée au niveau local et pilotée par des initiatives communautaires et des réseaux locaux de fournisseurs de soins. Cela a mené à des groupes de programmes de soins palliatifs qui répondent aux besoins locaux en utilisant les ressources existantes plutôt que de satisfaire aux exigences d’un modèle normalisé. La mise en œuvre du Cadre provincial vise à établir une approche équitable pour la prestation des soins et à aider les Ontariennes et les Ontariens à accéder à des services de soins palliatifs, peu importe où ils vivent.
Mesures du rendement
Malgré les avantages connus résultant d’une approche palliative des soins, il existe encore des lacunes dans l’accès aux services. Par exemple, le plus récent rapport de l’Institut canadien d’information sur la santé (ICIS) sur l’accès aux soins palliatifs au Canada
Santé Ontario surveille et rend compte des indicateurs au niveau du système qui sont utilisés pour suivre l’influence des soins palliatifs aux niveaux provincial, régional et sous régional. Ces indicateurs peuvent démontrer l’efficacité de l’intégration des services spécifiques aux soins palliatifs et mettre en évidence les domaines nécessitant une attention particulière pour faire progresser les pratiques efficaces et l’accès aux services.
En 2024, l’Ontario a vu les résultats suivants sur trois indicateurs clés d’utilisation du système :
- 32 % des personnes vivant dans la communauté ont reçu des visites de soins à domicile spécifiques aux soins palliatifs au cours de leurs 90 derniers jours
- 52,6 % des personnes décédées ont eu des visites imprévues aux urgences au cours de leurs 30 derniers jours
- 50,5 % des personnes décédées ont passé leurs derniers jours à l’hôpital
Depuis la publication du Cadre provincial, des investissements importants ont contribué à élargir l’accès aux services de soins palliatifs et à renforcer la prestation de services. En conséquence, le nombre d’Ontariennes et d’Ontariens ayant accès aux services de soins palliatifs dans tous les secteurs est passé de 75 230 personnes en 2021–2022 à 80 912 en 2023–2024, ce qui représente une augmentation de 7,5 %
En 2023–2024, le secteur des soins à domicile a augmenté le volume des services de 10 %, fournissant environ 2,5 millions d’heures de services de soutien personnel et 890 000 visites
La stabilité des trois indicateurs de système ci-dessus démontre un rendement soutenu et maintenu sous pression alors que le système répond à une demande accrue. Il reflète un système qui se développe grâce à des investissements provinciaux et continue à fournir des soins tout en bâtissant l’avenir. À mesure que le cadre continue d’évoluer, l’incidence des investissements stratégiques récents devrait s’accroître. L’ajout de 96 nouveaux lits en soins palliatifs, annoncé en mars 2024, ainsi qu’un investissement de 44 millions de dollars sur trois ans pour améliorer la capacité des ressources humaines en santé, tels que les accompagnateurs cliniques et la formation de première ligne, n’ont pas été pleinement pris en compte dans ces indicateurs, car ils en sont encore aux premiers stades de mise en œuvre.
En continuant d’agir sur l’engagement du gouvernement à fournir de meilleurs soins palliatifs, l’Ontario, en collaboration avec des partenaires du système de santé, prend des mesures concrètes pour améliorer l’accès, l’équité et la qualité des services de soins palliatifs pour les Ontariens et les Ontariennes. Le tableau ci-dessous offre un aperçu des principaux investissements et activités, et la partie II du rapport fournit plus de détails. De plus, les réalisations régionales sont soulignées à l’annexe A.
Faits saillants des progrès de l’Ontario pour accroître l’accès aux soins palliatifs depuis 2021
| Leadership et responsabilité |
|
|---|---|
| Financement |
|
| Éducation et mentorat pour les fournisseurs |
|
| Soins intégrés |
|
| Soins centrés sur la personne |
|
| Éléments probants et données |
|
| Sensibilisation du public |
|
Partie II — Rapport des progrès
Progrès au niveau du système de santé
L’Ontario continue de faire des progrès pour accroître l’accès aux ressources en soins de santé pour toute la population ontarienne, à l’endroit et au moment où elle en a besoin. L’amélioration de l’accès à une approche palliative des soins peut être renforcée au niveau du système de santé grâce à une intégration appropriée des services de soins de santé et à la réduction des silos.
Des changements sont nécessaires dans plusieurs secteurs pour soutenir une approche intégrée des soins de santé. Voici des exemples de mesures prises par le gouvernement de l’Ontario depuis 2021, qui amélioreront la probabilité d’accès aux soins palliatifs et de maintien de ces soins dans n’importe quel contexte :
- Élargissement de l’accès aux services clés pour fournir aux personnes de tous âges les bons soins, au bon endroit, grâce au plan de Votre santé : Plan pour des soins interconnectés et commodes.
- Mise en place d’équipes Santé Ontario (ESO) à titre de groupes de fournisseurs qui coordonnent et offrent la prestation des soins à leur communauté locale. Les ESO se concentrent d’abord sur l’aiguillage des patients aux soins primaires, le soutien aux soins à domicile et aux soins communautaires, et l’amélioration des résultats pour les personnes atteintes de maladies chroniques.
- Investissement dans les services de soins à domicile pour permettre à davantage de personnes de recevoir des soins dans le confort de leur foyer et de leur collectivité.
- Dans le budget de 2022, le gouvernement a annoncé un plan d’investissement de 1 milliard de dollars sur trois ans pour soutenir l’expansion des services de soins à domicile et de soins communautaires ainsi que la rémunération de la main-d’œuvre.
- En 2023, le gouvernement a accéléré les investissements dans les soins à domicile dans le cadre du budget de 2023, portant le financement à 569 millions de dollars, dont près de 300 millions de dollars pour stabiliser la main-d’œuvre des soins à domicile et des soins communautaires.
- Dans le budget de 2024, le gouvernement a investi 2 milliards de dollars supplémentaires sur trois ans pour stimuler l’engagement accéléré de 1 milliard de dollars en 2023, soutenir les investissements antérieurs dans la main-d’œuvre des soins à domicile et communautaires, et stabiliser les services élargis.
- Commencement de l’étape suivante servant à mieux interrelier et coordonner les soins aux personnes avec la mise en place de Santé à domicile Ontario.
- Le 28 juin 2024, la Loi de 2023 sur la prestation commode de soins à domicile est entrée en vigueur. Cette Loi a fusionné les 14 réseaux locaux d’intégration des services de santé (RLISS) en un seul organisme, Santé à domicile Ontario. Cet organisme fonctionne comme les organismes de services de soutien aux soins à domicile et en milieu communautaire.
- Santé à domicile Ontario continuera à soutenir la prestation et la coordination des services de soins à domicile et des soins communautaires ainsi que le placement en établissements de soins de longue durée dans toute la province. Cela permettra aux gens de se connecter plus facilement aux services dont ils ont besoin, y compris les services de soins à domicile et en milieu communautaire, les soins de longue durée et les autres services de gestion du placement, ainsi que l’information et l’aiguillage vers d’autres services sociaux et de santé.
- Investissement dans les services de soins communautaires qui jouent un rôle important pour aider les gens à vivre en sécurité et de manière autonome. Ces services comprennent des services de soutien personnel, des services ménagers à domicile et des services communautaires de soutien, y compris pour les repas, le transport, le soutien aux aidants et le service de répit.
- En 2022–2023, l’Ontario a investi près de 100 millions de dollars sur trois ans pour élargir les soins communautaires. Cet investissement de base de 33,25 millions de dollars à partir de 2022–2023 permettra de stabiliser et d’améliorer la pérennité des services communautaires.
- En 2023–2024, environ 100 millions de dollars de nouveau financement ont été fournis pour soutenir le secteur des services de soins communautaires et élargir les services d’aide à la vie autonome.
- Introduction d’un nouveau cadre législatif pour régir les services de soins de longue durée. Le 11 avril 2022, la Loi de 2021 sur le redressement des soins de longue durée (LRSLD) et son règlement d’application sont entrés en vigueur. La LRSLD décrit les exigences élargies en matière de soins palliatifs afin de s’harmoniser sur une approche plus large et plus holistique des soins palliatifs qui ne se concentre pas uniquement sur les soins en fin de vie.
Progrès relatifs à la mise en œuvre du Cadre provincial des soins palliatifs de l’Ontario
En plus des progrès au niveau du système de santé qui ont été susmentionnés, l’Ontario continue de travailler à la mise en œuvre du Cadre provincial pour soutenir la prestation de services de soins palliatifs de haute qualité dans les collectivités. Le Cadre provincial peut être utilisé pour aider la prestation des services de soins palliatifs, orienter l’élaboration future des politiques et des programmes, ainsi que soutenir la prise de décisions en matière de financement visant à améliorer les soins palliatifs pour toutes les personnes qui voudraient en bénéficier.
En s’appuyant sur le travail considérable qu’ont accompli les partenaires en soins de santé depuis de nombreuses années, le Cadre provincial décrit sept éléments de base, avec des objectifs connexes et des actions initiales pour faire progresser la vision de l’Ontario en matière d’accès aux soins palliatifs. Les progrès dans la vision de succès du Cadre provincial sont le résultat de l’impact collectif de nombreux organismes partenaires provinciaux, régionaux et locaux.
1. Leadership et responsabilité
Tel que le Cadre provincial le décrit :
La conception et la prestation de services de soins palliatifs efficaces et efficients nécessitent un leadership fort et visible. Les modèles et les structures de responsabilisation peuvent favoriser un accès et une prestation uniformes des soins palliatifs dans toute la province et assurer l’optimisation des ressources. Les principaux mécanismes de responsabilisation comprennent les mesures de rendement, les politiques, les directives, les normes et le financement.
Le Réseau ontarien des soins palliatifs (ROSP) possède une structure de gouvernance provinciale (voir schéma ci-dessous) et agit à titre de principal conseiller de la province en matière de soins palliatifs. Le ROSP est soutenu par le Programme provincial de soins palliatifs, les six régions de Santé Ontario et des réseaux sous-régionaux de soins palliatifs.
Structure de gouvernance du ROSP
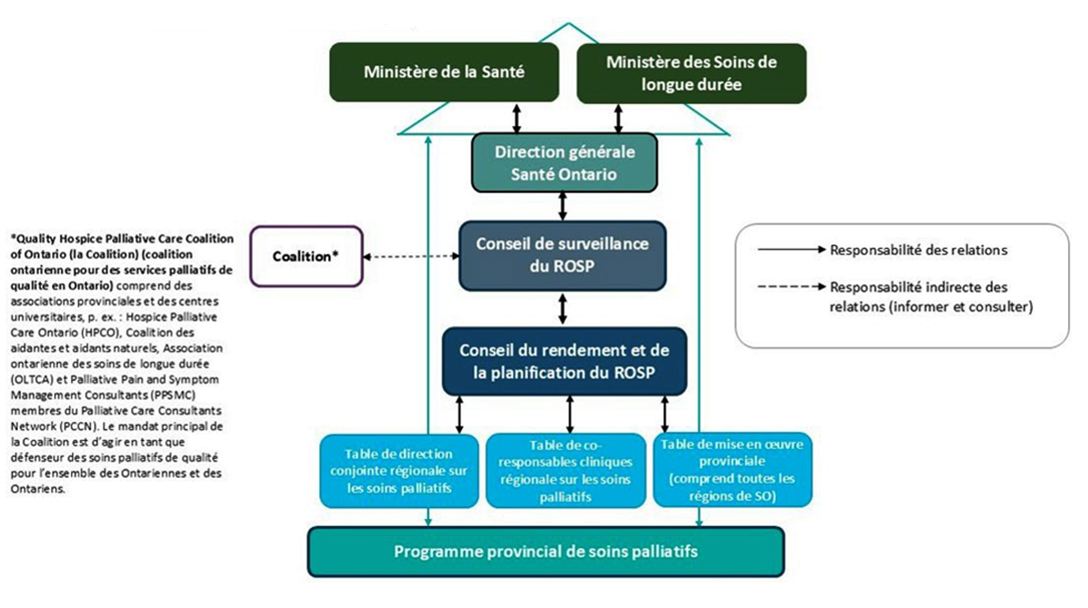
Le ROSP, soutenu par le Programme provincial de soins palliatifs, a élaboré un document de politique stratégique, le Cadre de prestation des services de santé en soins palliatifs (Cadre de prestation). Ce dernier a été élaboré grâce à une vaste consultation et à la définition des meilleures pratiques. Le Cadre de prestation fournit des recommandations concrètes pour améliorer l’intégration des soins. Le Cadre de prestation est mis en œuvre au moyen de la structure décrite dans le diagramme ci- dessus. De plus, Santé Ontario soutient l’amélioration de l’accès aux soins palliatifs. Le rôle de Santé Ontario est de contribuer à la connexion, la coordination et la modernisation du système de soins de santé, y compris le passage aux équipes Santé Ontario (ESO) pour organiser et fournir des soins qui sont plus connectés aux personnes dans leurs communautés. Dans ce contexte, le Programme provincial de soins palliatifs et les régions de Santé Ontario sont responsables de la planification collaborative et du travail considérable en cours pour renforcer la capacité du système de santé, encourager l’intégration des équipes locales et les soutenir pour offrir des services de soins palliatifs sans faille.
Les travaux futurs utiliseront les structures de leadership et de responsabilité établies pour continuer à travailler avec les équipes Santé Ontario, s’aligner sur la modernisation des soins à domicile et soutenir les organismes de soins de santé individuels, y compris les foyers de soins de longue durée, pour mettre en œuvre l’orientation politique du Cadre provincial et du Cadre de prestation.
2. Financement
Tel que le Cadre provincial le décrit :
Les investissements dans les soins palliatifs peuvent permettre un accès durable et équitable au soutien et aux services pour les Ontariens. Les allocations de financement doivent prendre en compte le soutien aux besoins en matière de capacité en ressources humaines dans le domaine de la santé, l’accès aux équipements et aux fournitures dans tous les milieux de soins, ainsi que l’accès aux services psychosociaux, spirituels, de santé mentale, de deuil, d’éducation et de mentorat. Les objectifs du pilier comprennent la réalisation d’une analyse complète du financement et des coûts actuels dans tous les milieux de soins, la mise en place d’un modèle de ressources nécessaires aux soins intégrés et l’élaboration de stratégies visant à garantir une allocation de financement équitable dans tous les milieux de soins et toutes les catégories démographiques.
Pour soutenir la mise en œuvre du Cadre de prestation, une analyse du financement et de la responsabilité ainsi qu’un travail de planification du système de santé sont en cours pour la province. En commençant par les services de deuil, les activités de planification du système de santé évalueront les besoins actuels et futurs de la collectivité en matière de soins palliatifs et détermineront les lacunes dans l’accès aux ressources.
Depuis 2021, l’Ontario a fait des investissements importants dans le but d’améliorer l’accès équitable aux soins palliatifs dans la collectivité. Voici quelques exemples :
- Ajout de lits en résidence de soins palliatifs pour augmenter les choix de soins en fin de vie pour les personnes à travers la province.
- Dans le budget de 2024 « Bâtir un meilleur Ontario », le gouvernement de l’Ontario s’est engagé à ajouter jusqu’à 84 nouveaux lits pour adultes et 12 lits pour enfants, portant le nombre total à 768 lits prévus pour répondre aux besoins actuels et futurs en matière de capacité. Cet investissement comprend des allocations pour les fonds de soutien et les fonds pour les dépenses en capital. L’allocation des nouveaux lits sera déterminée à l’aide de critères d’évaluation établis qui tiennent compte de facteurs tels que la demande locale, l’état actuel de la capacité, l’équité et le degré de préparation organisationnelle.
- En 2023, l’ajout de 23 nouveaux lits de soins palliatifs dans le cadre du Plan de l’Ontario pour rester ouvert : stabilité et relance pour le système de santé qui permet de faire face aux pressions immédiates auxquelles le système de santé est confronté et de soutenir les soins aux patients en fin de vie en dehors des hôpitaux.
- Financement fonctionnel supplémentaire pour soutenir le secteur des résidences de soins palliatifs pour l’avenir et faire face aux pressions croissantes auxquelles est confronté le système de santé.
- En juin 2023, l’Ontario s’est engagé à verser 53,8 millions de dollars supplémentaires pour accroître le financement de soutien de 45 %, pour tous les lits en résidences de soins palliatifs approuvés dans la province, plus une autre augmentation de lits en résidences de soins palliatifs dans les petits établissements, pour les exercices financiers de 2023–2024 et de 2024–2025.
- Nouveau financement pour stabiliser et élargir les services communautaires de deuil dans toute la province. À ce jour, des fonds ont été alloués à plus de 120 organismes.
- L’accès au soutien précoce pour les personnes endeuillées aide à prévenir des réactions de deuil plus complexes et la nécessité d’interventions cliniques plus tard dans le processus de deuil.
Les investissements supplémentaires du gouvernement dans les soins à la collectivité, y compris les soins à domicile et les résidences de soins palliatifs, augmenteront l’accès des Ontariennes et Ontariens à des soins palliatifs de haute qualité dans le milieu de leur choix. Cela permettra à un plus grand nombre de personnes de mourir dans leur domicile ou dans des environnements semblables, tels que les centres de soins palliatifs, plutôt qu’à l’hôpital.
Afin de continuer à faire progresser les objectifs du pilier de financement, les efforts continus se concentreront sur l’évaluation des modèles de financement des soins palliatifs existants, y compris la détermination des domaines où des investissements supplémentaires sont nécessaires. Les prochaines étapes de la planification du système de santé se concentreront sur un modèle provincial pour les soins palliatifs pédiatriques et sur l’attribution des lits de soins palliatifs nouvellement déterminés.
3. Éducation et mentorat pour les fournisseurs
Tel que le Cadre provincial le décrit :
Les fournisseurs de services dans tous les milieux de soins bénéficient des connaissances et des compétences nécessaires pour offrir des soins palliatifs de haute qualité au moment et à l’endroit où ils sont requis. Les possibilités d’éducation et de mentorat renforcent les capacités en matière de soins palliatifs et garantissent que les fournisseurs ont les compétences nécessaires pour recenser les personnes qui bénéficieraient d’une approche en matière de soins palliatifs.
Les organismes et les fournisseurs de soins de santé individuels de l’Ontario participent activement à l’éducation pour améliorer les connaissances et les compétences en soins palliatifs.
En s’appuyant sur le Cadre de compétences en soins palliatifs de l’Ontario (2019), les réalisations clés qui ont amélioré l’accès à la formation en soins palliatifs depuis la publication du Cadre provincial comprennent les exemples suivants, sans s’y limiter :
- Au début de l’année 2022, pour répondre aux besoins de formation des fournisseurs de soins à domicile, le Programme provincial de soins palliatifs s’est associé à Home Care Ontario, à Santé à domicile Ontario (anciennement Services de soutien à domicile et en milieu communautaire) ) et à Pallium Canada pour financer et offrir des modules de formation en ligne à plus de 400 infirmières et infirmiers et préposés aux services de soutien à la personne.
- Depuis 2021–2022, le Programme provincial de soins palliatifs a travaillé avec les co-responsables cliniques régionaux pour développer des outils et des ressources pour soutenir l’intégration des soins palliatifs pour les équipes Santé Ontario.
- En 2023–2024, le financement provincial a soutenu la formation sur les soins palliatifs de niveau primaire pour plus de 9 600 fournisseurs dans au moins 100 hôpitaux, 53 foyers de SLD, 45 organismes communautaires, 26 résidences de soins palliatifs, et dans tous les programmes régionaux de cancérologie et les centres hospitaliers pédiatriques universitaires des régions.
- Dans le Nord-Est, un partenariat novateur a été développé avec l’École de médecine du Nord de l’Ontario pour soutenir la formation et l’éducation des médecins sur les soins palliatifs.
- Le Programme provincial de soins palliatifs a financé le Center for Education and Research on Aging and Health (CERAH) (le centre d’éducation et de recherche sur le vieillissement et la santé) pour mettre en œuvre une éducation aux soins palliatifs culturellement pertinente pour 80 fournisseurs de soins de santé et de services sociaux qui offrent des services aux Premières Nations, aux Métis, aux Inuits et aux Autochtones vivant en milieu urbain. Une formation en libre accès sera également dispensée en 2025. Ces ressources se concentrent sur la formation des fournisseurs de soins de santé dans les secteurs des soins communautaires et des soins de longue durée, y compris les fournisseurs interdisciplinaires qui desservent ces communautés.
L’incidence positive de la formation commence à émerger, notamment en aidant les fournisseurs de services à comprendre les avantages des soins palliatifs et comment déterminer les besoins en soins palliatifs plus tôt. Depuis 2021, en moyenne, la population de l’Ontario a accès aux soins palliatifs un mois plus tôt au cours de l’évolution de leur maladie
4. Soins intégrés
Tel que le Cadre provincial le décrit :
Pour répondre à l’ensemble des besoins d’une personne, les soins palliatifs doivent être introduits tôt et intégrés à la prise en charge des maladies chroniques tout au long de l’évolution de la maladie. Conformément aux objectifs de prestations des soins intégrés par l’intermédiaire des équipes Santé Ontario, les soins palliatifs 24 heures sur 24 et 7 jours sur 7 exigent une communication et une coordination sans obstacle entre les membres de l’équipe de soins interdisciplinaire et entre les différents milieux afin d’améliorer l’accès, d’assurer des transitions en douceur et de faciliter la continuité des soins.
Comme envisagé dans le Cadre provincial, le Cadre de prestations se composera de trois modèles de soins :
- Populations pédiatriques recevant des soins palliatifs dans tous les milieux de soins
- Adultes recevant des soins dans les milieux communautaires, y compris les soins de longue durée
- Adultes recevant des soins dans les milieux hospitaliers
Les considérations relatives au développement et à la mise en œuvre de chacun des modèles se feront de manière consécutive, en commençant par les adultes recevant des soins dans les milieux communautaires. Les modèles pour les populations pédiatriques et pour les adultes recevant des soins dans les milieux hospitaliers sont en cours d’élaboration avec la mise en œuvre du modèle pour les adultes recevant des soins dans les milieux communautaires.
La mise en œuvre du modèle de soins pour les adultes recevant des soins dans les milieux communautaires est en cours et il a pour objectifs de :
- Développer les connaissances et les compétences en soins palliatifs des fournisseurs de soins de santé dans les organismes communautaires en optimisant l’utilisation des ressources humaines en santé;
- Fournir des soins palliatifs continus aux patients et aux résidents grâce à des soins intégrés, à la clarté des rôles et à de meilleures communications entre les fournisseurs de soins pour soutenir une intégration et une coordination plus larges;
- Fournir aux patients, aux résidents, à leurs familles et à leurs soignants un accès rapide et équitable à des soins de haute qualité aussi près que possible de leur domicile.
Depuis le lancement du modèle de soins dans les milieux communautaires, 34 organismes ont reçu du financement pour embaucher des accompagnateurs cliniques qui travailleront avec les fournisseurs communautaires pour soutenir des projets alignés sur le modèle de soins.
Le modèle de soins pour les adultes dans les milieux communautaires comprend des recommandations pour soutenir les soins culturellement adéquats et inclusifs pour les Premières Nations, les Inuits, les Métis et les Autochtones en milieu urbain, les francophones et les personnes sans logement ou en situation de logement précaire, entre autres. Voici quelques exemples d’initiatives qui visent à répondre à leurs besoins particuliers, sans s’y limiter :
- Un appel de manifestation d’intérêt lancé en 2024–2025 pour allouer des fonds à 26 organisations répondant aux besoins des Premières Nations, des Inuits, des Métis et des Autochtones vivant en milieu urbain qui soutiennent des approches d’autodétermination pour répondre aux besoins en soins palliatifs.
- En avril 2024, huit nouveaux lits ont été ouverts dans des résidences de soins palliatifs qui desservent la communauté franco-ontarienne à Ottawa.
- Neuf communautés de l’Ontario travaillent actuellement à améliorer l’accès aux soins palliatifs pour les personnes sans logement stable en participant à une collaboration nationale d’amélioration dirigée par Excellence en santé Canada et le Partenariat canadien contre le cancer pour améliorer l’équité dans l’accès aux soins palliatifs.
Principaux projets
Dans le cadre des initiatives des principaux projets qui visent à mettre en œuvre et à tester des modèles de prestation de soins à domicile et en milieu communautaire, il y en a deux qui mettent particulièrement l’accent sur les soins intégrés pour les populations recevant des soins palliatifs au sein de leurs équipes Santé Ontario. Ces initiatives visent à assurer l’identification précoce des patients en soins palliatifs et à améliorer les compétences en soins palliatifs. Ces modèles mettent à l’essai une approche des soins fondée sur l’équipe qui permet des communications et des consultations en temps opportun entre les fournisseurs de soins ayant différentes expertises, y compris en soins palliatifs, afin de s’assurer que les besoins d’un patient sont traités de manière coordonnée.
Modèles de soins pour les patients en soins palliatifs qui composent le 9-1-1
Grâce au plan Votre santé : Plan pour des soins interconnectés et commodes, l’Ontario élargit les modèles de soins pour les patients (MSP) qui offrent aux ambulanciers paramédicaux plus de flexibilité pour fournir aux patients admissibles qui appellent le 9-1-1 les soins les plus appropriés dans la collectivité, plutôt que dans les salles d’urgence.
Depuis 2020, les MSP des patients qui composent le 9-1-1 permettent aux ambulanciers paramédicaux de traiter et d’aiguiller ou de transporter les patients en soins palliatifs vers une autre destination. La participation à l’initiative des MSP est volontaire pour les services paramédicaux.
- Le modèle Traitement et aiguillage offre aux patients admissibles en soins palliatifs, qui composent le 9-1-1, l’option d’être traités par des ambulanciers paramédicaux sur place pour la gestion des symptômes. Ils recevront ensuite des soins de suivi de leur équipe de soins palliatifs ou ils seront aiguillés par les ambulanciers paramédicaux vers un fournisseur de soins pertinent afin de recevoir des soins de suivi.
- Le modèle Autre destination offre aux patients admissibles en soins palliatifs, qui composent le 9-1-1, l’option d’être traités par les ambulanciers paramédicaux sur place, au besoin, puis d’être transportés par ces derniers vers une maison de soins palliatifs locale afin de recevoir des soins.
Services paramédicaux communautaires
Le ministère des Soins de longue durée (SLD) finance actuellement le Programme des services communautaires pour les soins de longue durée (PSCSLD) qui offre du soutien aux personnes âgées et vulnérables dans la collectivité qui sont sur une liste d’attente pour recevoir des SLD. Le programme s’appuie sur des ambulanciers paramédicaux communautaires spécialement formés pour fournir des évaluations, des tests de diagnostic et des traitements, y compris des soins palliatifs, aux personnes âgées de toute la province dans la sécurité et le confort de leur propre domicile. Il a été démontré que le PSCSLD réduit le nombre de visites aux urgences évitables et les admissions à l’hôpital qui peuvent avoir une incidence négative sur les patients en soins palliatifs.
Le ministère de la Santé fournit également un financement pour les services paramédicaux communautaires, distinct des SLD, qui comprennent des visites à domicile pour aider les personnes recevant une approche palliative des soins de santé.
Après avoir atteint les objectifs initiaux liés au modèle de soins pour adultes dans les milieux communautaires, les prochaines étapes d’élaboration de cet élément comprennent :
- Accroître le nombre d’organismes communautaires, tels que les fournisseurs de soins primaires, les foyers de soins de longue durée et les fournisseurs de services de soutien communautaire.
- Mettre en œuvre les recommandations du modèle de soins pour les patients dans le but d’accroître les soins de santé dans les milieux communautaires et de réduire la dépendance aux services de soins de courte durée.
- Évaluer la portée et l’incidence du modèle de soins pour les adultes dans les milieux communautaires
- Planifier la diffusion du modèle de soins pour les adultes dans les milieux hospitaliers et du modèle de soins pédiatriques dans tous les milieux.
Parallèlement, les occasions d’améliorer les partenariats et la liaison entre les intervenants et de soutenir d’autres initiatives de Santé Ontario, telles que la modernisation des soins à domicile et les ESO, se poursuivront.
5. Soins centrés sur l’enfant, la personne et la famille
Tel que le Cadre provincial le décrit :
Les soins palliatifs de haute qualité intègrent les patients, les résidents et les familles et les aidants en tant que participants actifs aux décisions, sont accessibles 24 heures sur 24, 7 jours sur 7, sont fournis par une équipe interdisciplinaire et répondent à l’ensemble des besoins d’une personne, d’une manière culturellement appropriée. Le Cadre provincial a lancé un appel pour déterminer les lacunes et les meilleures pratiques pour les résoudre, puis mettre en œuvre ces pratiques, les élargir et les diffuser.
La mise en œuvre des recommandations du Cadre de prestation est essentielle pour faire progresser les soins centrés sur les personnes et leurs familles. Voici quelques exemples d’initiatives en cours pour aborder les lacunes, notamment :
- En 2024–2025, la province a soutenu le Fonds de la formation Communication en fin de vie (Fonds CEol) des Centres d’apprentissage, de recherche et d’innovation en soins de longue durée (CARI). Le projet collaboratif visant une approche palliative durable des soins de longue durée dans le cadre du Fonds CEol crée des changements importants dans les foyers de soins de longue durée de l’Ontario. Ces changements permettent l’intégration d’une approche palliative des soins en accentuant fortement les soins centrés sur la personne et la famille. Le projet améliorera les plans de soins personnalisés qui respecteront les besoins uniques et les antécédents culturels des résidents tout en faisant participer activement les familles. Des boucles de rétroaction continues permettront aux foyers de SLD d’adapter leurs pratiques à l’évolution des besoins des résidents et de leurs familles.
- Plus de 120 organismes ont reçu de nouveaux fonds par l’intermédiaire du ministère de la Santé pour soutenir une capacité accrue de services de deuil. La reconnaissance de la perte et du deuil par la prestation d’un soutien en cas de deuil est une composante essentielle du continuum de soins palliatifs.
- Le Programme de traitement systémique de Santé Ontario (Action Cancer Ontario) a entrepris une stratégie pluriannuelle pour accroître l’utilisation des conversations sur les objectifs de soins. Les interventions comprenaient un indicateur de la qualité provinciale, une boîte à outils sur les objectifs de soins pour les milieux d’oncologie et un projet d’amélioration de la qualité de deux ans dirigé de manière centralisée et mis en œuvre localement. Les premiers résultats suggèrent que ces interventions conduisent à une diminution significative de l’utilisation du traitement systémique en fin de vie, qui est un indicateur de succès établi pour la qualité des soins.
- Dans son plan 2019–2023, le Réseau rénal de l’Ontario a défini un objectif stratégique visant à renforcer l’identification précoce et le soutien des personnes qui bénéficieraient d’une approche palliative des soins. En utilisant une approche de soins rénaux axés sur le confort pour optimiser le confort et la qualité de vie des patients tout en réduisant les événements indésirables pour eux, il y a eu une augmentation des patients atteints d’insuffisance rénale terminale qui ont bénéficié de cette approche, passant de 6 % à 11 %. Le Plan rénal de l’Ontario 4 du Réseau rénal de l’Ontario (2024–2028) s’appuiera sur ce succès en s’engageant à améliorer la prestation de soins rénaux axés sur le confort en partenariat avec les équipes de soins primaires, de soins néphrologiques et de soins palliatifs. Le Réseau rénal de l’Ontario continuera à partager les données avec les programmes rénaux régionaux pour soutenir les initiatives d’amélioration de la qualité.
Les partenaires de soins de santé de tous les secteurs continuent de collaborer pour élaborer des solutions provinciales, régionales et locales aux lacunes en matière de soins. Les retombées de ces efforts collectifs commencent à émerger. Depuis 2021, le nombre d’Ontariennes et d’Ontariens qui ont eu accès aux services de soins palliatifs est passé de 75 230 en 2021–2022 à 80 912 en 2023–2024, ce qui représente une augmentation de 7,5 % du nombre de patients et de leurs familles ayant accès à ces services
6. Éléments probants et données
Tel que le Cadre provincial le décrit :
Des soins palliatifs de grande qualité nécessitent des systèmes de données pour soutenir la planification continue du système, l’amélioration de la qualité, la recherche, l’évaluation et le processus décisionnel. Les organismes peuvent participer à des apprentissages partagés pour faciliter l’accès équitable entre des populations diverses et mal desservies. Les données et la recherche doivent respecter les principes autochtones de gouvernance des données, tels que les principes OCAP® des Premières Nations (propriété, contrôle, accès et possession des données de recherche).
Depuis 2021, des progrès importants ont été réalisés sur la collecte des données et la mesure du rendement.
Le Programme provincial de soins palliatifs a réalisé les actions suivantes :
- La création d’une stratégie de mesure des soins palliatifs en 2023–2024 qui détermine les lacunes actuelles et préconise l’intégration des systèmes de données pour favoriser l’amélioration continue et faire progresser les soins palliatifs de haute qualité.
- L’élaboration et la mise en œuvre une approche de mesure spécifique à la mise en œuvre du modèle de soins pour adultes dans les milieux communautaires qui comprend de nouveaux outils permettant de recueillir des données et de saisir les perspectives du patient et de la famille.
- La diffusion d’un rapport de synthèse trimestriel sur le rendement et un rapport sur le profil régional annuel qui soutiennent les initiatives d’amélioration locales et régionales.
L’Ontario participe également au projet de recherche de l’Atlas canadien des soins palliatifs de Pallium Canada en fournissant une vue complète des soutiens, des services et des ressources en matière de soins palliatifs dans toute la province. Les atlas sont des outils largement utilisés pour décrire l’état actuel, mettre en évidence l’excellence et décrire les lacunes et les possibilités. La participation de l’Ontario fournira des renseignements supplémentaires sur les endroits où des ressources en soins palliatifs sont disponibles dans toute la province pour documenter la planification future.
Pour mieux saisir l’expérience de l’accès aux services de deuil et pour soutenir la planification du système, Hospice Palliative Care Ontario (HPCO) a été financé pour élaborer un ensemble d’indicateurs provinciaux pour ces services importants.
Bien que des progrès significatifs aient été réalisés en matière de coordination, de normalisation et d’utilisation des données pour l’amélioration du système, il est possible d’accomplir davantage. Les travaux futurs visent à combler les lacunes en matière de données telles que l’expérience rapportée par la personne lors de la mise en œuvre de la Perspective des soignants. Ils cherchent également à définir et à mettre en œuvre de nouveaux indicateurs provinciaux, ainsi qu’à continuer à utiliser les meilleures données disponibles, tels que les renseignements sur les cartes des ressources et leur utilisation pour la planification du système.
7. Sensibilisation du public
Tel que le Cadre provincial le décrit :
Il est important d’améliorer la compréhension générale du public sur les soins palliatifs, le rôle des services et les soutiens disponibles pour les individus, leurs familles et leurs aidants, afin de réduire la stigmatisation, de normaliser la mort et le décès, et de donner aux individus les moyens d’accéder aux services de soins palliatifs et de gérer leurs soins.
La population de l’Ontario continue d’avoir accès à des ateliers et à des ressources de planification préalable des soins (PPS) par le biais d’un éventail d’organismes tels que Parlons-en Ontario, Hospice Palliative Care Ontario et l’Organisme de soutien aux aidants naturels de l’Ontario.
Dans le cadre de leurs travaux visant à améliorer l’accès aux soins palliatifs, les CARI organisent une série de soins palliatifs pour les familles et les soignants afin de sensibiliser le public aux approches de soins palliatifs dans les soins de longue durée. Le programme fournit également un soutien par les pairs en collaboration avec Conseils des familles Ontario (CFO) et l’accès à une bibliothèque de ressources complètes. À la suite des séances, 81 % des participants ont déclaré avoir amélioré leurs connaissances et mieux compris les avantages des soins palliatifs.
Les communautés compatissantes jouent un rôle actif dans la prise en charge des autres et la sensibilisation aux problèmes de fin de vie. Elles sont composées de groupes de citoyens qui se sentent habilités à s’engager envers les personnes vivant avec une maladie grave, les soignants, les mourants et envers celles vivant un deuil, tout en favorisant une meilleure compréhension de ces situations. Les communautés compatissantes sont un autre moyen d’améliorer la sensibilisation du public aux soins palliatifs et l’accès au soutien durant cette période. C’est un mouvement citoyen en pleine croissance partout au Canada, et il y a actuellement plus de 40 communautés compatissantes actives en Ontario.
Les efforts futurs se poursuivront pour promouvoir la planification préalable des soins afin d’aider la population ontarienne à accéder à des ressources pour soutenir leur planification des soins futurs, accroître la sensibilisation aux soins palliatifs et rendre naturelles les conversations autour de la mort. Il existe également des possibilités d’explorer comment les approches de santé publique émergentes en matière de soins palliatifs, telles que les communautés compatissantes, peuvent être encouragées et soutenues.
Conclusion
Des efforts collectifs soutenus ont permis à un plus grand nombre d’Ontariennes et d’Ontariens d’accéder aux soins palliatifs. Des travaux sont en cours à tous les niveaux et dans tous les secteurs du système de soins de santé pour continuer à combler les lacunes en matière d’accès et de qualité. Cet élan continuera d’être mis à profit pour soutenir des améliorations supplémentaires.
En utilisant le Cadre provincial comme guide, les efforts se poursuivront pour diffuser et mettre à l’échelle des pratiques percutantes dans la communauté, en améliorant les soins intégrés et centrés sur la personne et la famille. Cela comprend la continuité de l’amélioration de l’accès à des soins culturellement compétents et à l’inclusion pour les Premières Nations, les Inuits, les Métis et les Autochtones en milieu urbain, les francophones et les personnes sans logement ou en situation de logement précaire. Ces améliorations se réaliseront grâce à la diffusion et à la mise à l’échelle des meilleures pratiques; à la formation des fournisseurs de services de soins de santé sur les soins culturellement compétents; à la mobilisation des communautés autochtones pour développer un modèle de soins culturellement approprié pour les enfants et au soutien de l’autodétermination des initiatives de soins palliatifs. Les efforts se poursuivront également pour combler les lacunes en matière de données, telles que la mesure de l’expérience des patients et des familles, afin d’éclairer la planification et l’amélioration du système.
Annexe A : Résumé des initiatives régionales
- Réalisations de Santé Ontario — Région de l’Est
- Réalisations de Santé Ontario — Région du Centre
- Réalisations de Santé Ontario — Région du Nord-Est
- Réalisations de Santé Ontario — Région du Nord-Ouest
- Réalisations de Santé Ontario — Région de Toronto
- Réalisations de Santé Ontario — Région de l’Ouest
| Éléments de base du Cadre | Réalisations de Santé Ontario — Région de l’Est |
|---|---|
| Leadership et responsabilité |
|
| Financement |
|
| Éducation et mentorat pour les fournisseurs |
|
| Soins intégrés |
|
| Soins centrés sur l’enfant, la personne et la famille |
|
| Éléments probants et données |
|
| Sensibilisation du public |
|
| Éléments de base du Cadre | Réalisations de Santé Ontario — Région du Centre |
|---|---|
| Leadership et responsabilité |
|
| Financement |
|
| Éducation et mentorat pour les fournisseurs |
|
| Soins intégrés |
|
| Soins centrés sur l’enfant, la personne et la famille |
|
| Éléments probants et données |
|
| Éléments de base du Cadre | Réalisations de Santé Ontario — Région du Nord-Est |
|---|---|
| Leadership et responsabilité |
|
| Financement |
|
| Éducation et mentorat pour les fournisseurs |
|
| Soins intégrés |
|
| Soins centrés sur l’enfant, la personne et la famille |
|
| Éléments probants et données |
|
| Sensibilisation du public |
|
| Éléments de base du Cadre | Réalisations de Santé Ontario — Région du Nord-Ouest |
|---|---|
| Leadership et responsabilité |
|
| Financement |
|
| Éducation et mentorat pour les fournisseurs |
|
| Soins intégrés |
|
| Soins centrés sur l’enfant, la personne et la famille |
|
| Éléments probants et données |
|
| Sensibilisation du public |
|
| Éléments de base du Cadre | Réalisations de Santé Ontario — Région de Toronto |
|---|---|
| Leadership et responsabilité |
|
| Financement | Financement fourni en :
|
| Éducation et mentorat pour les fournisseurs |
|
| Soins intégrés |
|
| Soins centrés sur l’enfant, la personne et la famille |
|
| Éléments probants et données |
|
| Éléments de base du Cadre | Réalisations de Santé Ontario — Région de l’Ouest |
|---|---|
| Leadership et responsabilité |
|
| Financement |
|
| Éducation et mentorat pour les fournisseurs |
|
| Soins intégrés |
|
| Soins centrés sur l’enfant, la personne et la famille |
|
| Éléments probants et données |
|
| Sensibilisation du public |
|
Notes en bas de page
- note de bas de page[i] Retour au paragraphe Améliorer la qualité et la valeur des soins palliatifs en Ontario : Déclaration de partenariat et d’engagement à l’action. [Internet]. Imprimeur de la Reine pour l’Ontario, 2011. Consulté à : hpco.ca/qhpcco/Declaration_of_Partnership_French.pdf
- note de bas de page[ii] Retour au paragraphe Tanuseputro P, Beach S, Chalifoux M, Wodchis WP, Hsu AT, et coll. (2018). Associations between physician home visits pour dying and place of death: A population-based retrospective cohort study. PLOS ONE 13(2): e0191322, doi.org/10.1371/journal.pone.0191322
- note de bas de page[iii] Retour au paragraphe Sutradhar R, Barbera L, Seow H-Y (2017). Palliative homecare is associated with reduced high- and low-acuity emergency department visits at the end of life: A population-based cohort study of cancer decedents. Palliative Medicine, 2017; 31(5) : 448-455. doi:10.1177/0269216316663508
- note de bas de page[iv] Retour au paragraphe Institut canadien d'information sur la santé. Accès aux soins palliatifs au Canada, 2023. Ottawa, Ontario : ICIS; 2023.
- note de bas de page[v] Retour au paragraphe Kimberley Widger, Dawn Davies, Adam Rapoport, et coll. (2016). Pediatric palliative care in Canada in 2012: a cross-sectional descriptive study. CMAJ Open, 4 (4) E562-E568; doi:10.9778/cmajo.20160054
- note de bas de page[vii] Retour au paragraphe Santé Ontario, Quality Measurement and Evaluation, (avril 2025), Number of Ontario patients who accessed palliative care. Rapport interne, non publié.
- note de bas de page[viii] Retour au paragraphe Santé Ontario, Quality Measurement and Evaluation, (avril 2025), Days From First Palliative Care Contact to Death. Rapport interne, non publié.
- note de bas de page[ix] Retour au paragraphe Ministère de la Santé, Home Care Sector Report, (mis à jour en 2024 pour l'exercice financier 2023–2024), rapport interne.